Iktatószám: 5561-51/2020/JIF
Tárgy: Közhírré tétel
Közzététel napja: 2021. május 7.
Levétel: Visszavonásig
KÖZHÍRRÉ TÉTEL
Az egyes járványügyi intézkedésekről szóló 453/2020. (X. 9.) Korm. rendelet 2. § (1) bekezdése alapján az alábbi közleményt közhírré teszem:
Eljáró hatóság: Nemzeti Népegészségügyi Központ
Eljáró szervezeti egység: országos tisztifőorvos
Az ügy tárgya: eljárásrend a 2020. évben azonosított új koronavírussal kapcsolatban (követendő járványügyi és infekciókontroll szabályok)
Ügyfelek: a fővárosi és megyei kormányhivatal, valamint a járási (fővárosi kerületi) hivatal népegészségügyi feladatot ellátó szervezeti egységei, valamennyi Magyarországon egészségügyi szolgáltatást nyújtó egészségügyi szolgáltató, bentlakásos szociális otthonok vezetői és munkatársai
Tájékoztatom az érintetteket, hogy az országos tisztifőorvos a 2020. évben azonosított új koronavírussal kapcsolatos járványügyi és infekciókontroll szabályokról szóló eljárásrendjét – az egészségügyért felelős miniszter jóváhagyásával – az alábbiak szerint állapította meg:
NEMZETI NÉPEGÉSZSÉGÜGYI KÖZPONT
Eljárásrend
a 2020. évben azonosított új koronavírussal kapcsolatban
(követendő járványügyi és infekciókontroll szabályok)
2021. március 31.
A fertőző betegségek és a járványok megelőzése érdekében szükséges járványügyi intézkedésekről szóló 18/1998. (VI. 3.) NM rendelet 2. § (2) bekezdése alapján az országos tisztifőorvos a járványveszély elhárítása és az egészségügyi ellátás biztosítása érdekében közvetlenül intézkedhet, ha azt a járványügyi helyzet szükségessé teszi, ennek keretében közvetlenül megteheti mindazokat az intézkedéseket, amelyek a járványveszély elhárítása és megszüntetése érdekében szükségesek. A fővárosi és megyei kormányhivatal, valamint a járási (fővárosi kerületi) hivatal népegészségügyi feladatai ellátásáról, továbbá az egészségügyi államigazgatási szerv kijelöléséről szóló 385/2016. (XII. 2.) Korm. rendelet 1. § (4) bekezdés d) pontjában foglaltak értelmében a kormányhivatalok és a kormányhivatal népegészségügyi feladatkörében eljáró járási (fővárosi kerületi) hivatali a szakmai feladatellátás során az országos tisztifőorvos által kiadott szakmai eljárásrendeknek megfelelően végzik a szakmai tevékenységüket. A COVID-19 pandémia kapcsán a SARS-CoV-2 fertőzésessel kapcsolatos szabályokat, amelyeket a járványügyi hatóságnak és az egészségügyi szolgáltatóknak, szociális intézményeknek alkalmazni kell, jelen Eljárásrend és mellékletei tartalmazzák.
1. Kórokozó
A SARS-CoV-2 vírus és a COVID-19 fertőzés legfontosabb jellemzőinek leírása az 1. mellékletben található.
2. Teendők a beteggel
2.1. A fertőző betegség bejelentése a járványügyi nyilvántartási rendszerbe
A fertőző betegség bejelentésére kapcsán az egészségügyi és a hozzájuk kapcsolódó személyes adatok kezeléséről és védelméről szóló 1997. évi XLVII. törvény, valamint a fertőző betegségek jelentésének rendjéről szóló 1/2014. (I. 16.) EMMI rendelet szerint kell eljárni, az alábbiak ennek rövid összefoglalását és a SARS-CoV-2 fertőzésre specifikus teendőket tartalmazzák.
A következő esetekben kell a bejelentést megtenni:
– az esetdefiníció szerinti gyanús vagy igazolt beteg,
– közösségi járvány (pl. szociális otthonban, köznevelési intézményben, fekvőbeteg ellátásnál).
A bejelentést a betegellátó (háziorvos vagy járó/fekvőbeteg-ellátó) 24 órán belül teszi meg a Nemzeti Népegészségügyi Központ (a továbbiakban: NNK) által működtetett Országos Szakmai Információs Rendszer (a továbbiakban: OSZIR) Járványügyi Szakrendszer Fertőzőbeteg-jelentő alrendszerébe.
Nyilvántartás módja, folyamata:
1. OSZIR fertőző beteg jelentő lap kitöltése a betegellátó által (BNO: igazolt: U0710, gyanús: U0720)
2. Változások (pl. kórházba kerül vagy távozik; gyógyul vagy meghal) rögzítése az kijelentő lapon a betegellátó által
3. Betegségeset létrehozása a hatóság által
4. Eset lezárása szolgáltató és hatóság által is
A jelentő lapokon minden mező kitöltendő (telefonszám is)!
A korábbi eljárásrendek részletes jelentési leírása továbbra is érvényben van, azzal a kivétellel, hogy a fekvőbeteg-ellátó intézményeknek a 3. mellékletben szereplő Excel táblázatot a továbbiakban nem kell küldeni a fertozo@nnk.gov.hu e-mail-címre. Ezt a táblázatot a továbbiakban a bejelentett nosocomiális COVID-19 járványokra vonatkozóan kell vezetni és aktualizálni, valamint naponta 14 óráig feltölteni az adott nosocomiális járvány OSZIR bejelentéséhez.
2.1.1. A járványügyi surveillance során alkalmazandó esetdefiníció *
A surveillance esetdefiníció célja, hogy a járványügyi szakterület számára egységes kritériumrendszert biztosítson és nem célja, hogy az egészségügyi szolgáltatók ez alapján állítsanak fel klinikai (irány)diagnózist. Ennek megfelelően az orvos (háziorvos, kezelőorvos) és/vagy a népegészségügyi hatóság dönthet úgy, hogy a járványügyi surveillance esetdefiníció klinikai kritériumában nem szereplő tüneteket mutató beteget COVID-19 fertőzésre gyanúsnak tekinti. A COVID-19 fertőzés során lehetségesen előforduló egyéb tüneteket az 1. melléklet részletezi.
Klinikai kritériumok
Minden olyan személy, akinél jelentkezik az alábbi tünetek * közül legalább kettő:
– száraz köhögés,
– láz,
– nehézlégzés,
– hirtelen kezdetű szaglásvesztés, ízérzés hiánya vagy ízérzés zavara.
Epidemiológiai kritériumok
Az alábbi kettő epidemiológiai kapcsolat közül legalább egy fennáll:
1. A tünetek kezdetét megelőző 14 napban szoros kapcsolatban volt COVID-19 fertőzött személlyel. (Ez a lappangási idő.)
2. A tünetek kezdetét megelőző 14 napban olyan bentlakásos szociális/egészségügyi intézmény lakója vagy dolgozója volt, ahol az új koronavírus szempontjából veszélyeztetett személyeket gondoznak
3. Olyan területen járt vagy él, ahol a WHO weekly epidemiological report alapján fennáll a közösségi terjedés – https://www.who.int/emergencies/diseases/novel-coronavirus-2019/situation-reports-community transmission
Laboratóriumi kritérium
1. SARS-CoV-2 nukleinsav kimutatása klinikai mintában vagy
2. SARS-CoV-2 antigén kimutatása klinikai mintában
Az esetek osztályozása
– Gyanús eset
Minden olyan személy, akire teljesülnek a klinikai kritériumok
ÉS
fennáll az epidemiológiai kapcsolat
– Megerősített eset
Minden olyan személy, akire teljesül legalább az egyik laboratóriumi kritérium
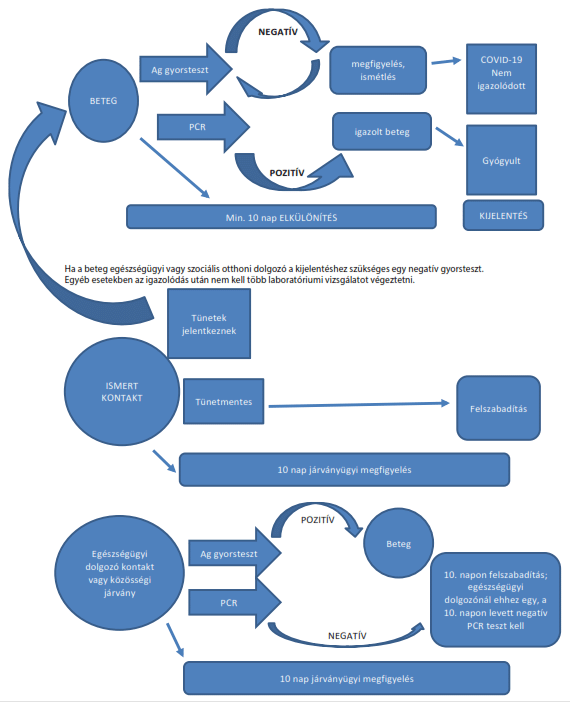
2.2. Elkülönítés
A gyanús és a megerősített eset elkülönítése kötelező
a) A gyanús, enyhe tünetekkel bíró beteg otthoni elkülönítésére az egészségügyi szolgáltató (alapellátás, járóbeteg szakellátás) utasítása alapján kerül sor.
b) A SARS-CoV-2 kimutatására irányuló antigén gyorsteszt vagy PCR laboratóriumi vizsgálat pozitív eredménye esetén kerül sor határozattal történő hatósági intézkedésre.
c) Az elkülönítés időtartalma az igazoláshoz szükséges vizsgálatkérés feladásának (vagy ha ez nem áll rendelkezésre, akkor a mintavétel) napjától kezdődően 10 nap.
d) A COVID-19 fertőzött otthonában/tartózkodási helyén kerül elkülönítésre. A tünetek esetleges későbbi progressziójának, a beteg állapota romlásának időben történő észlelése érdekében az otthoni elkülönítés során a kockázati csoportba tartozó személyek állapotának folyamatos figyelemmel kísérése szükséges. A kórházba utalás szükségességéről a kezelőorvos eseti alapon dönt a klinikai megjelenés (lásd még 1. melléklet), a szupportív terápia szükségessége, a rizikófaktorok jelenléte, az otthoni körülmények (pl. kockázati csoportba tartozó családtag) alapján.
e) Amennyiben a beteg állapota miatt kórházi ellátást igényel, illetve az otthoni elkülönítése nem megoldható, akkor az aktuális beutalási rend szerint történik a betegintézményi elhelyezése és elkülönítése.
Az izoláció megszüntetésének feltételeit az 5. melléklet tartalmazza.
2.3. Diagnosztikus mikrobiológiai vizsgálatok
SARS-CoV-2 Antigén (Ag) gyorsteszt:
– pozitív → nincs szükség további vizsgálatra, igazolt a fertőzés
– negatív vagy kétes/nem értékelhető → PCR
SARS-CoV-2 PCR vizsgálat:
– pozitív → nincs szükség további vizsgálatra, igazolt a fertőzés
– negatív → ha a gyanú fennáll, előző mintavétel után legalább 48 óra múlva ismételt mintavétel
A SARS-CoV-2 PCR vizsgálatot végző laboratóriumok (mind az NNK által kijelölt, mind a többi, akár térítéses vizsgálatot végző laboratóriumok) kötelesek az általuk végzett vizsgálat eredményét – függetlenül annak pozitív, negatív vagy kétes minősítésétől – interfészen keresztül – feltölteni az OSZIR mikrobiológiai alrendszerébe.
A légúti minta vételére, illetve a mintatípusokra vonatkozó útmutató a 4. mellékletben található.
SARS-CoV-2 antigén teszt alkalmazása esetén
Amennyiben a teszt eredménye negatív, a másik orrnyílásból és a garatból SARS-CoV-2 PCR vizsgálatra mintát kell venni és be kell küldeni a kitöltött beküldő lap kíséretében a területileg illetékes laboratóriumba. A beküldő lapon rögzíteni szükséges a gyorsteszt típusát és a leolvasott eredményt.
A SARS-CoV-2 antigén gyorstesztet végző egészségügyi szolgáltatók kötelesek az általuk végzett antigén gyorsteszt pozitív eredményét az OSZIR fertőző beteg bejelentő rendszerébe rögzíteni. A közfinanszírozott egészségügyi szolgáltatók kötelesek a naponta elvégzett tesztek kumulált adatait az EESZT Telephely Adatszolgáltatásában naponta 13–15 óra közötti rögzíteni.
2.3.1. Laboratóriumi vizsgálat szükségessége COVID-19 fertőzésre gyanús betegnél
Az egészségügyi ellátórendszerben COVID-19 fertőzésre gyanús betegnél – az esetek felismerése céljából – SARS-CoV-2 vírus kimutatására irányuló SARS-CoV-2 antigén gyorsteszt vagy PCR vizsgálat kezdeményezése indokolt.
A vizsgálatot az alábbi – kiemelt klinikai és/vagy járványügyi jelentőségű – esetekben kötelező elvégezni:
– Olyan betegnél, akinél az alábbi tünetek közül – hirtelen kezdődően – legalább egy fennáll: köhögés, láz (≥38 °C), nehézlégzés, vagy akinél hirtelen kezdetű szaglásvesztés, ízérzés hiánya vagy zavara jelentkezik, VAGY akinél fennáll COVID-19 fertőzésre jellemző radiológiai eltérés, VAGY akinél az orvos COVID-19 fertőzés fennállását gyanítja,
ÉS
– Az alábbi feltételek közül legalább egy teljesül:
√ a beteg a tünetek kezdetét megelőző 14 napban olyan, az új koronavírus fertőzéssel érintett más országban vagy más ország olyan területén tartózkodott vagy járt, ahonnan összefüggő eseteket (halmozódást/járványt) vagy közösségi terjedést jelentettek,
VAGY
√ a beteg a tünetek kezdetét megelőző 14 napban szoros kapcsolatban volt új koronavírussal megerősítetten fertőzött személlyel,
VAGY
√ a beteg járóbeteg-szakellátásra vagy fekvőbeteg-ellátásra szorul bármilyen okból,
VAGY
√ a beteg közvetlen betegellátásban résztvevő egészségügyi dolgozó,
VAGY
√ a beteg a tünetek kezdetét megelőző 14 napban olyan bentlakásos intézmény lakója vagy dolgozója volt, ahol kockázati csoportba tartozó személyeket gondoznak
2.4. Infekciókontroll óvó-védő rendszabályok a betegellátás során (alapelvek)
Az infekciókontroll óvó-védő rendszabályok alapelvei, valamint a részletes előírások a 6. mellékletben találhatók. A szociális intézményekre vonatkozó infekciókontroll előírások a 2. mellékletben találhatók.
3. Teendők a beteg környezetében
3.1. A COVID-19 fertőzöttel kontaktusba kerül személyek
A hatóság által ismert/igazolt COVID-19 fertőzöttel szoros kapcsolatba került személyeket 10 napra járványügyi megfigyelés alá kell helyezni.
3.2. Járványügyi érdekből végzett, nem betegeknél történő mikrobiológiai vizsgálat
Kötelező a vizsgálat elvégzése az egészségügyi ellátórendszerben és a tartós ápolási és gondozási intézményekben ellátott/gondozott vagy dolgozó tünetmentes ismert szoros kontaktoknál.
SARS-CoV-2 antigén gyorsteszt
– pozitív → nincs szükség további vizsgálatra, igazolt a fertőzés
– negatív vagy kétes → PCR
SARS-CoV-2 PCR vizsgálat
– pozitív → nincs szükség további vizsgálatra, igazolt a fertőzés
– negatív → 10. napon ismételt PCR vizsgálat
Amennyiben az egészségügyi ellátórendszerben és a tartós ápolási és gondozási intézményekben ellátott/gondozott vagy dolgozó kéri a COVID-19 betegséggel összefüggő járványügyi megfigyelés esetén alkalmazandó egyes szabályokról szóló 409/2020. (VIII. 30.) Korm. rendelet alapján a járványügyi megfigyelés alóli felmentést, akkor a megfigyelés elrendelésekor végzett vizsgálat elmaradhat, és a kormányrendelet szerint, a kontaktust követő, 4. és 6. napon történjen PCR mintavétel. Az egészségügyi/szociális ellátórendszerben a karantén alóli felmentéstől függetlenül a közvetlen betegellátáshoz történő visszatérés feltételeként a 10. napon is történjen PCR mintavétel.
3.3. Járványügyi megfigyelés
A 3.1. pontban leírtak alapján ismert tünetmentes szoros kontaktokat, akik az új koronavírust tekintve megerősített beteggel szoros kapcsolatba kerültek az utolsó találkozástól (az igazolt fertőzött elkülönítésétől) számított 10 napra járványügyi megfigyelés alá kell helyezni a betegségre jellemző láz és légúti tünetek esetleges megjelenésének azonnali észlelése érdekében. A szoros kontaktok otthonukban kerülnek járványügyi megfigyelésre, amennyiben erre lehetőség van. Az intézkedést a kontakt személy egyedi körülményeire adaptáltan kell meghozni olyan módon, amellyel biztosítható a fertőzés további terjedésének megelőzése.
A szoros kontaktok a COVID-19 betegséggel összefüggő járványügyi megfigyelés esetén alkalmazandó egyes szabályokról szóló 409/2020. (VIII. 30.) Korm. rendelet alapján kérhetik a karantén alóli felmentést.
Azon személyek esetén, akik az elmúlt 6 hónapban igazoltan átestek koronavírus fertőzésen, járványügyi intézkedés nem szükséges.
Az otthonában elkülönített, enyhe tüneteket mutató beteg családi szoros kontaktjai elkülöníthetők ugyanabban az ingatlanban (házban, lakásban), ha ennek feltételei biztosítottak.
Amennyiben az otthonában elkülönített beteg családi kontaktjaitól oly módon különíthető el, hogy az a továbbiakban nem minősül fokozott expozíciónak, (külön helyiségek, mellékhelyiség használata, külön étkezés stb.) akkor a járványügyi megfigyelés időtartamát az utolsó együtt töltött naptól kell számítani. Ha a járványügyi megfigyelés/zárlat alatt a COVID-19 megbetegedésre jellemző klinikai tünetek jelentkeznek, akkor laboratóriumi vizsgálattal kell igazolni a COVID-19 fertőzést, és a kontakt személyt megerősített esetnek kell minősíteni, és az ott leírtak szerint kell eljárni.
A járványügyi megfigyelés/zárlat leteltekor nem kell az intézkedés alá vont személynél laboratóriumi vizsgálatot végezni.
Az alkalomszerű kapcsolatba került személyek esetén nincs szükség a hatóság által elrendelt járványügyi megfigyelésre, azonban a kontaktok figyelmét fel kell arra hívni, hogy az utolsó expozíciót követő 10 napig, a COVID-19 fertőzésre jellemző tünetek kialakulását önmaguk ellenőrizzék.
A COVID-19 beteg környezetében szoros kontaktnak minősített személy, aki védőoltásban részesült:
Mentesül a karantén alól az a védőoltásban részesített személy, aki a védettségi igazolvány átvételének időpontját követően került szoros kontaktusba az igazolt fertőzöttel.
Az oltott kontakt személy figyelmét fel kell hívni arra, hogy az infekciókontroll intézkedéseket, illetve a járványügyi és higiénés szabályokat a továbbiakban is be kell tartania.
3.4. Posztexpozíciós profilaxis –
3.5. Fertőzőforrás-kutatás: kötelező
3.6. Terjesztő közeg felderítése –
Az Eljárásrend az Egészségügyi Világszervezet (WHO) és az Európai Betegségmegelőzési és Járványügyi Központ (ECDC) előírásai és ajánlásai alapján került összeállításra, és a nemzetközi szervezetek ajánlásainak változása esetén frissítésre kerül.
2021. március 31.
Dr. Müller Cecília s. k.,
országos tisztifőorvos
2021. április 1.
Jóváhagyom:
Dr. Kásler Miklós s. k.,
emberi erőforrások minisztere
A SARS-CoV-2 fertőzött és ismert kontakt személlyel kapcsolatos teendők folyamatábrája
1. Kórokozó
A koronavírusok lipid burokkal rendelkező, egyszálú RNS vírusok. Embert és számos állatfajt képesek megbetegíteni, jellemzően madarakat és emlősöket, mint például tevéket, macskákat, denevéreket. A koronavírusok zoonózisok, képesek állatról emberre terjedni. Jelenleg hét koronavírusról ismert, hogy képes humán fertőzéseket és megbetegedések is előidézni. A koronavírus fertőzések okozta megbetegedések változó súlyosságúak lehetnek, a hétköznapi náthától a súlyosabb légúti megbetegedésekig. Négy humán koronavírus (hCoV 229E, NL63, OC43 és HKU1) általában enyhe, mérsékelten súlyos felső légúti tüneteket okoz, míg a Közel-Keleti légúti koronavírus (MERS-CoV) és a súlyos akut légúti tünetegyüttest okozó koronavírus (SARS-CoV) súlyos, akár életveszélyes légúti megbetegedésekhez is vezethet. (A SARS-CoV okozta további humán megbetegedések kialakulását a 2003. évi járványügyi intézkedések sikeresen megakadályozták.)
A 2019 végén Vuhanban kialakult tüdőgyulladás-járvány hátterében álló egy újonnan kialakult, a béta-koronavírusok családjába tartozó vírust azonosítottak. Az új koronavírus elnevezése 2020. február 12-től „súlyos akut légúti tünetegyüttest okozó koronavírus 2” (SARS-CoV-2), az általa okozott megbetegedés a pedig „koronavírus-betegség 2019” (coronavirusdisease 2019), melynek rövidített változata a COVID-19.
Jelenleg nincs arra bizonyíték, hogy a SARS-CoV-2emberek között történt megjelenése óta a vírus evolúciója során bekövetkezett volna olyan mutáció, ami a betegség tulajdonságait befolyásolná. *
Szezonalitás
A banális megfázások 10-15%-áért felelős négy koronavírus mérsékelt éghajlaton kifejezett téli szezonalitást mutat, melynek december és április között van a csúcsa, a nyári hónapokban gyakorlatilag nem fordulnak elő. Szezonalitásukhoz környezeti faktorok (a vírusok stabilabbak alacsony és közepes szintű relatív páratartalom mellett) és a gazdaszervezet fogékonysága (télen jellemzően csökkenek a légúti védekező mechanizmusok) is hozzájárul. A COVID-19 járvány kínai és szingapúri előzetes elemzése alapján a SARS-CoV-2 intenzíven tud terjedni nem csak száraz és hideg környezetben, hanem trópusi és magas páratartalmú területen is. Egyéb koronavírusok tulajdonságán alapuló modellezések szerint a téli csúcs után 20%-os csökkenést is mutathat víruscirkuláció nyári intenzitása, azonban megfelelő korlátozó intézkedések hiányában nyári időszakban is tud jelentős járványokat tud okozni. *
2. A fertőzés forrása
A kezdeti esetek zoonotikus forrása jelenleg ismeretlen. Jelen járványban a beteg és a tünetmentes ember is lehet a fertőző forrás.
3. A terjedés módja
Az emberről-emberre történő terjedés jellemzően cseppfertőzéssel és a fertőzött váladékokkal történő direkt vagy indirekt kontaktussal történik. A szakma szabályai szerint cseppfertőzés a másfél méteren belüli 15 percen túli közös légtérben való tartózkodás, direkt kontaktus a közvetlen (védőfelszerelés nélküli) érintkezés, indirekt kontaktus a közös használatú vagy vírussal szennyezett tárgyak érintése.
4. Lappangási idő
A jelenlegi adatok szerint általában 5–6 nap (1–14 nap).
5. A fertőzőképesség tartama
Új koronavírussal történő fertőződés esetén légúti mintákból a tünetek megjelenését megelőző 1-2 napban kimutatható a vírus, a beteg a tünetek megjelenése előtti 48 órában fertőző lehet. Enyhe megbetegedés esetében 8 napig, kórházi megbetegedések esetén körülbelül 3 hétig becsülik a vírusürítést. * A tünetek kezdete körül észlelhető magas víruskópiaszám miatt feltételezhető, hogy a fertőzést könnyen át lehet adni a betegség korai fázisában. Beszámolók szerint egyes betegek tartósan hetekig SARS-CoV-2 PCR pozitívak maradhatnak, és akár a már negatív PCR után napokkal, hetekkel később is pozitívokká válhatnak, azonban ennek hátterében az előzetes bizonyítékok alapján nem áll fertőzőképes vírus. * Súlyos megbetegedések esetén a víruskópiaszám csúcsa a második héten észlelhető. Idősek és súlyos manifesztációjú megbetegedések esetében magasabb víruskópiaszám észlelhető. * , * A vírus RNS-ének PCR-rel történő kimutatása nem jelent egyet az infektivitással, csak abban az esetben, ha ugyanazon mintából vírusizolációval és tenyésztéssel is sikerül a kórokozót kimutatni.
A SARS-CoV-2 RNS-ét kimutatták székletből, nyálból, teljes vérből, szérumból, nasopharyngealis mintákból, vizeletből, conjunctiva váladékból. Összefoglaló tanulmányok szerint székletből vírus RNS-t a betegek 48%-ban a légúti minták negativitása után is tudtak detektálni. Elhúzódó vírusürítést nasopharyngealis mintákból és székletből igazoltak (gyermekek esetén több mint egy hónapig). Ennek a pontos klinikai és járványügyi relevanciája még nem ismert, mivel a vírus RNS kimutatása nem jelent automatikusan fertőzőképességet.
Koinfekciók
SARS-CoV-2 fertőzés esetén koinfekció előfordulhat. Egy másik kórokozó jelenléte nem zárja ki a SARS-CoV-2 fertőzést, és ez fordítva is igaz. Egy tanulmány szerint tünetes betegek esetén 20%-ban észleltek SARS-CoV-2 mellett egyéb kórokozót is felsőlégúti mintákban, leggyakrabban rhinovírust/enterovírust (6,9%), RSV-t (5,2%) és szezonális koronavírusokat (4,3%). *
Tünetmentes személyek fertőzése
A laboratóriumi vizsgálat idején tünetmentes fertőzésekről számos jelentés ismert. Ezen esetek egy részében az infekció későbbi stádiumában kialakultak a tünetek, noha ennek aránya egyelőre nem pontosan tisztázott. Olyan esetekről is érkezett jelentés, akik laboratóriumi vizsgálata (PCR) többször is pozitív eredményt adott, de ezen időszak alatt egyáltalán nem volt tünetük. A tünetmenetes személyek esetén észlelt SARS-CoV-2 PCR pozitivitás esetén a víruskópiaszám nem különbözik a tünettel rendelkező betegeknél megfigyeltektől. *
A tünetek megjelenése előtti fertőzőképesség szerepe
A fertőzőforrásként szereplő személy tüneteinek megjelenése előtti 1–3 nap során történt expozícióhoz kapcsolódóan igazoltak másodlagos megbetegedéseket. * Jelentős bizonytalanságok vannak a tünetek megjelenése előtti fertőzőképességnek a járvány terjedésének egészére gyakorolt hatásával kapcsolatban, ennek megítéléséhez nem áll rendelkezésre megfelelő bizonyíték. Egy összefoglaló szerint a vizsgált tanulmányok 12,6%-ban számoltak be a tünetek megjelenése előtti fertőzőképességhez köthető terjedésről. * Modellező tanulmányok becslései felvetették, hogy a megszorító intézkedések alkalmazása mellett Szingapúrban az összes fertőződés közel feléért, Kínában az összes fertőzés közel kétharmadáért a tünetek megjelenése előtti fertőzőképességhez köthető terjedés lehetett felelős.
Noha a mindvégig tünetmentes személyek okozta fertőzések is ismertek, a fertőzés átvitelének kockázatát magasabbnak tekintik a tünetek megjelenése előtti fertőzőképes és a tünetes időszakban.
6. Fontosabb tünetek és kockázati csoportok
A WHO adatai szerint * a megbetegedés jellemzően lázzal (a betegek 88–93%-ánál), köhögéssel (59–82%), fáradékonysággal (44–70%), étvágytalansággal (40–84%), légszomjjal (31–40%), izomfájdalommal (11–35%) jár. Egyéb nem specifikus tünetek a torokfájás, orrdugulás, fejfájás, hasmenés, hányinger vagy hányás. A légúti tüneteket megelőzően fellépő szagérzékelés elvesztéséről/zavaráról és ízérzékelés elvesztéséről/zavaráról (anosmia és ageusia) is beszámoltak. Emellett további tünet lehet a hidegrázás, kötőhártyagyulladás.
Idősebb betegek és immunkompromittált személyek esetében különösen jellemző lehet az atípusos tünetek megjelenése: fáradékonyság, csökkent éberség, csökkent mobilitás, hasmenés, étvágytalanság, delírium, továbbá a láz hiánya.
A COVID-19 megbetegedés leggyakrabban enyhe (40%) vagy közepesen súlyos (40%) formában zajlik, ekkor a klinikai kép az enyhe légúti fertőzéstől a nem súlyos tüdőgyulladásig terjedhet. A megbetegedések 15%-a súlyos lefolyású. A betegek 5%-ánál alakulhat ki kritikus állapot, amikor légzési elégtelenség, szeptikus sokk, többszervi elégtelenség jelentkezik.
A SARS-CoV-2 által okozott megbetegedés járhat légzőszervi szövődménnyel (pl. tüdőfibrózis). A COVID-19 súlyos formája esetén kardiovaszkuláris szövődmények is előfordulhatnak: szívizomkárosodás, szívritmuszavar, cardiomyopathia és szívelégtelenség.
A COVID-19 megbetegedés mentális és neurológiai manifesztációkkal társulhat: delíriummal, encephalopathiával, agitációval, stroke-kal, meningo-encephalitisszel, íz- és szagérzés csökkenéssel, zavartsággal, depresszióval és alvászavarral. A delírium jelentkezése az új típusú koronavírus fertőzés kapcsán kifejezetten megnöveli a halálozási kockázatot.
A betegség súlyos manifesztációja coagulopathiával járhat különböző szervekben trombózist okozva, főleg vénás tromboembóliát, de artériás trombózist is leírtak. Mind a nagy erek, mind a kis erek érintettek lehetnek a tüdőembóliától a végtagok purpurás léziójáig. Súlyos megbetegedések esetén cardiomyopathiáról, akut veseelégtelenségről és encephalitisről is beszámoltak.
A COVID-19 megbetegedés életveszélyes szövődményei lehetnek az akut tüdőembólia, akut koronária szindróma, akut stroke és a delírium.
Az enyhe megbetegedések a második héten – romló nehézlégzés kíséretében – alsó légúti infekcióba progrediálhatnak. Az enyhe megbetegedések kb. 10–15%-a alakul át súlyos betegséggé, míg a súlyos megbetegedések 15–20%-a válik kritikussá a rendelkezésre álló kínai adatok szerint. Az idősebbek és a krónikus betegséggel élők kezdeti tünetei lehetnek enyhék, de náluk nagyobb a kockázata a kórkép progressziójának. Amennyiben az otthon kezelt betegeknél bármilyen tünet romlása észlelhető (pl. szédülés, nehézlégzés, mellkasi fájdalom, dehidratáció stb.), orvosi ellátás sürgős igénybevétele indokolt. Gyermekek enyhe COVID-19 megbetegedésének progresszióját jelezheti légzési nehezítettség, gyors vagy felületes légzés (csecsemők esetében nyögés, etethetetlenség), ajak cianózisa, cianotikus arc, mellkasi fájdalom vagy mellkasi szorítás, zavartság kialakulása, felkelési képtelenség, interakció hiánya éber állapotban.
A letalitás az életkor előrehaladtával nő a 60 éves kortól élesen emelkedve. *
Az Európai Betegségmegelőzési és Járványügyi Központ (ECDC) európai adatokon alapuló elemzése alapján (12 EU tagállamból 100 233 fertőzés adatai; 94%-ban Németországból, 3% Portugáliából, 2% Csehországból) a főbb tünetek: láz, hidegrázás (48,7%), száraz vagy produktív köhögés (24%) torokfájás (11,8%), általános gyengeség (8,4%), fájdalom (6,9%), orrfolyás (3,6%) és hasmenés (1,7%). Ezek az adatok nem feltétlenül reprezentatívak minden COVID-19 esetre az egyes országok jelentési gyakorlatából, az országok laboratóriumi vizsgálatok végzésére vonatkozó eltérő stratégiájából és a kórtörténet eltérő rögzítéséből következően. *
Európában 2020. április 22-ig a kórházi ellátást igénylő esetek aránya 42%, míg a súlyos lefolyású megbetegedések aránya (intenzív ellátást és/vagy lélegeztetést igénylő) 2% volt, a kórházi ellátást igénylő betegek 14%-a elhunyt. Az európai adatok szerint az európai összesített nyers halálozást 2020. április 22-ig 10,5%-nak becsülték (minimumérték: 0,6%, maximum érték: 17,7%), amelyet jelentősen befolyásolnak az egyes országok jellemzői (pl. demográfiai mutatók, laboratóriumi vizsgálatok végzésére vonatkozó stratégia, egészségügyi ellátáshoz való hozzáférés).
Kockázati csoportok
A COVID-19 betegség súlyos formájának és a mortalitásnak ismert rizikófaktorai az idősebb kor (>60 év), a dohányzás és olyan krónikus betegségek, mint a kardiovaszkuláris társbetegségek, cukorbetegség, krónikus tüdőbetegség, rosszindulatú megbetegedés és cerebrovascularis kórképek. Az egy vagy több ilyen betegséggel rendelkező fertőzöttek szorosan monitorozandók a kórkép lehetséges progressziója miatt.
Az Európai Járványügyi Surveillance Rendszerbe (TESSy) jelentett adatok szerint a 2020. április 22-ig COVID-19 miatt elhunyt betegek alapbetegségei az alábbiak voltak (5378 beteg adatai alapján): szívbetegség (magasvérnyomás nélkül) 19,4%, krónikus tüdőbetegség (asztma nélkül) 16,5%, diabetes 14,8%, magasvérnyomás 11,6%, neuromuscularis megbetegedés, krónikus neurológiai betegség 10,6%, vesebetegség 9,5%, daganatos betegség 4,5%, asztma 3,5%, HIV/egyéb immundeficiencia 1,5%, májbetegség 0,8%, aktív dohányzás 0,1%. Társbetegséget nem jelentettek a betegek 7,3%-ban.
A várandós nők és az újszülöttek megbetegedésével kapcsolatos információk korlátozottak, a betegség náluk jellemzően legnagyobb arányban enyhe vagy tünetmentes formában zajlik, de néhány esetben súlyos és halálos kimenetelről is beszámoltak. Várandós nők esetében hasonló klinikai megjelenéssel zajlik a betegség, mint a velük egyidős, nem várandós nők körében. Jelen tudásunk szerint a várandósság és a szülés nem súlyosbítja az anyai COVID-19 pneumónia súlyosságát és kimenetelét. A várandósságot megelőző krónikus társbetegségek vagy a várandóssághoz kapcsolódó társbetegségek (pl. várandósság indukálta magasvérnyomás, terhességi diabetes) szintén a súlyos COVID-19 megbetegedésre hajlamosító állapotok lehetnek. * Az eddigi ismeretek szerint az anyai COVID-19 fertőzés nem növeli a vetélés kockázatát és nem fokozza a fejlődési rendellenességek valószínűségét. *
Néhány esetben a harmadik trimeszterre korlátozódó fertőzések esetén korai magzatburok repedésről, magzati distressről, koraszülésről számoltak be, de a rendelkezésre álló bizonyítékok nem mutatják a szövődmények jelentősebb kockázatát újszülöttek esetében. * A WHO ajánlása alapján a COVID-19 pozitív státusz önmagában nem indokolja a császármetszést. Friss tanulmányok a várandósok felvételekor észlelt magas tünetmentes fertőzöttségi arányt írtak le (New York: 87,9%, 32,6%, Svédország: 7%).
A magzat intrauterin fertőződésével kapcsolatban ellentmondásosak az információk, nincs egyértelmű bizonyíték a magzat méhen belüli fertőződésére, bár az ki nem zárható. Egy 38 esetet feldolgozó tanulmányban a SARS-CoV-2 PCR pozitív anyáktól született újszülöttek esetében SARS-CoV-2 PCR pozitivitást nem tudtak igazolni. *
Két tanulmányban igazoltan COVID-19 fertőzött anyáktól született újszülöttek esetében beszámoltak egyes újszülöttek esetében emelkedett SARS-CoV-2 IgM, IgG szintekről. * , * Egy tanulmány először igazolta egy szoptató anyánál az anyatejben a vírust. * A WHO ajánlása alapján COVID-19 gyanús és fertőzött anyák számára javasolt a szoptatás, ugyanis a szoptatás előnyei jelentősen felülmúlják a fertőződés esetleges kockázatát.
A gyermekek megbetegedése jellemzően enyhébb, rövidebb formában zajlik légzőszervi vagy gasztrointesztinális tünetekkel. Esetükben ritkábban jelentettek lázat vagy köhögést, mint a felnőttek esetében. Gyermekek COVID-19 megbetegedését láthatólag ritkábban diagnosztizálják a betegség enyhe lefolyása miatt. Az ECDC-hez jelentett összes igazolt SARS-CoV-2 fertőzött mindössze 2,1%-a volt 0–14 év közötti gyermek. A gyermekek alacsony aránya tükrözheti azt, hogy körükben alacsonyabb a tünetes COVID-19 betegség kialakulásának kockázata, vagy azt a tényt, hogy a gyermekek általában enyhébb tüneteket mutatnak, ezért kevésbé diagnosztizálják náluk a fertőzést.
A súlyos lefolyású gyermekkori COVID-19 megbetegedések arányát kínai adatok alapján a gyermekkori megbetegedések 2,5–5,2%-a közé teszik, amerikai adatok szerint a gyermekek 5,7%-a került kórházba, többségében csecsemők. * A halálos kimenetelű megbetegedés extrém ritka.
Megfigyelések alapján a COVID-19 járvány alatt számos érintett országból jelentettek olyan gyermekeket, akiknél egy ritka gyermekkori gyulladásos többszervi szindróma (paediatric inflammatory multisystem syndrome) miatt kellett intenzív osztályos kezelést alkalmazni. A kórkép tüneteiben és klinikai jeleiben a Kawasaki betegség és a toxikus shock szindróma tünetei keverednek vegyesen, jellemző rá az elhúzódó láz, hasi fájdalom vagy egyéb gasztrointesztinális panasz, előfordulhat még konjunktivitis, kiütés, irritábilitás. A betegség egyes esetekben shockba progrediált, általában myocardiális eredettel. A SARS-CoV-2 vírus okozta fertőzéssel való lehetséges időbeli összefüggést feltételeznek, ugyanis néhány gyermek – akinél SARS-CoV-2 irányban történt vizsgálat – eredménye PCR pozitívnak vagy szerológiailag pozitívnak bizonyult. A SARS-CoV-2 fertőzés és a többszervi gyulladás új entitása között eddig még nem igazolták az összefüggést, bár az asszociáció valószínűnek tűnik. *
7. Immunválasz
Sejtes immunválasz
Csökkent T lymphocyta abszolút sejtszámot, CD4+T sejtszámot és CD8+T sejtszámot figyeltek meg mind enyhe, mind súlyos COVID-19 megbetegedések esetén, noha a csökkenés súlyos manifesztáció esetén hangsúlyosabb volt. * A teljes lymphocyta szám, CD4+T sejtszám, CD8+T sejtszám, B sejtszám, NK sejtszám szignifikáns összefüggést mutatott a gyulladásos állapottal COVID-19 megbetegedésben, különös tekintettel a CD8+T sejtszámra és a CD4+/CD8+ arányra. Egy többváltozós elemzésben a kezelés után bekövetkezett CD8+T sejt és B sejtcsökkenést és a CD4+/CD8+ T sejtarány növekedését a megbetegedés kedvezőtlen kimenetelének független előrejelzőjeként határozták meg. *
Antitest mediálta immunválasz
A protektivitást jelző markerek COVID-19 esetén még nincsenek meghatározva és a SARS-CoV-2 elleni antitestek jelenléte nem jelent egyet a protektív immunitással, különösen akkor, ha nem vizsgáltak neutralizációs ellenanyagokat. A jelenlegi ismeretek alapján a SARSCoV2 IgM, IgG ellenanyagok a betegség kezdetét követő 6–15 nap után jelennek meg * , * , * , * , * , * . A szerokonverziós időmedián értéke az összes ellenanyag esetében a betegség kezdete után 11 nap, az IgM esetén 12 nap és az IgG esetén 14 nap volt. Az ellenanyagok jelenléte a betegek <40%-ánál volt kimutatható a betegség kezdetét követő egy héten belül, mely a 15. naptól gyorsan növekedett 100%-ra (összes ellenanyag), 94,3%-ra (IgM) és 79,8%-ra (IgG). * Jelenleg túl korai megmondani, hogy a SARS-CoV-2 elleni protektív immunválasz meddig tart, ennek eldöntéséhez hosszútávú szerológiai vizsgálatok szükségesek, amelyek a betegek immunitását követik hosszabb időn keresztül.
Az újrafertőződés lehetőségével és az immunitás hosszával kapcsolatban további vizsgálatok szükségesek. Rhesusmajmok primer SARS-CoV-2 infekciója megvédte az állatokat az ismételt fertőzéstől 28 nappal az elsődleges fertőzés után, ami megkérdőjelezi azokat a beszámolókat, melyek szerint az elbocsátott betegek esetén észlelt ismételt PCR pozitivitást reinfekciónak tudható be. *
A bentlakásos szociális intézményekben kialakuló COVID-19 fertőzéseknek, illetve járványoknak különösen súlyos hatásai és következményei lehetnek, mivel az ellátott, illetve gondozott személyek életkoruk, esetleges alapbetegségeik vagy egyéb egészségproblémáik (pl. szellemi hanyatlás) miatt fokozottan veszélyeztetettek és az eddigi járványügyi adatok alapján körükben a betegség kedvezőtlen kimenetelének kockázata magas.
A bentlakásos szociális intézmények vezetőinek a következő intézkedéseket szükséges fenntartaniuk a COVID-19 fertőzésekkel, illetve esetleges járványokkal kapcsolatosan. A már kiadott Miniszteri Utasítások egyéb rendelkezések továbbra is érvényben vannak, az eljárásrend azokat, illetve a jogszabályi előírásokat egészíti ki.
Adminisztratív és általános megelőző intézkedések
– Az intézményben a jogszabályokban, miniszteri utasításokban, egyéb rendelkezésekben előírt intézkedéseket meg kell tenni a COVID-19 fertőzés behurcolásának és/vagy terjedésének megelőzése érdekében. Ehhez helyi eljárásrendet kell kialakítani, melynek folyamatos végrehajtásáért az intézmény vezetője a felelős.
– Az intézmény összes bejáratánál tájékoztatót kell kihelyezni, amennyiben látogatási tilalom van érvényben a szociális intézményben. Az esetleges kivételt jelentő látogatóknak (pl. ügyintézést végző személy) orrot és szájat takaró maszkot kell viselnie, és tüneteket mutató látogató nem léphet be az intézménybe.
– A COVID-19 fertőzésre vonatkozó legfontosabb információkat az NNK aktuális eljárásrendje és annak mellékletei tartalmazzák, amely a www.nnk.gov.hu honlapon elérhető.
– Gondoskodni kell arról, hogy az intézményben dolgozó, illetve oda belépő valamennyi személy megfelelő kézfertőtlenítést végezzen (kézmosás meleg vízzel és fertőtlenítő hatású szappannal, vagy alkoholos kézfertőtlenítőszer használata) és ügyeljen a köhögési etikettre.
– Intézkedni kell arról, hogy a COVID-19 fertőzésre jellemző tüneteket mutató dolgozók ne menjenek munkába, hanem egy előre megadott telefonszámon értesítsék az intézményt a tüneteikről és otthonukban különítsék el magukat, a háziorvos egyidejű tájékoztatása mellett.
– Amennyiben az intézményben ellátottak körében felmerül a gyanúja vagy igazolódik a COVID-19 fertőzés külön ki kell jelölni a kizárólag a gyanús vagy megerősített COVID-19 esetek ellátásában résztvevő dolgozókat, a COVID-19 fertőzés többi ellátottra / gondozottra való átterjedésének megelőzése érdekében.
– Amennyiben a dolgozó környezetében felmerül a COVID-19 fertőzés gyanúja, ezt azonnal jelezze az intézmény vezetőségének, és amíg a laboratóriumi vizsgálat elvégzésre kerül (a laboratóriumi eredmény hiányában a népegészségügyi hatóság még nem intézkedik), addig a dolgozó ne vegyen részt a gondozottak közvetlen ellátásában és különösen figyeljen az egyéni védőeszközök folyamatos és megfelelő használatára.
– Célszerű kapcsolatot fenntartani a területileg illetékes népegészségügyi hatóság, illetve a közelben lévő kórházak infekciókontroll szakembereivel, hogy azok tanácsaikkal segíthessék az infekciókontroll intézkedések megvalósítását.
Az ellátottak / gondozottak felvételének / visszavételének feltételei
1. A szociális intézménybe COVID-19 fertőzésen át nem esett új gondozott – mind a saját otthonából, mind egészségügyi intézményből, mind másik szociális intézményből – a felvételt megelőzően a lehető legrövidebb időn belüli, egy oro/nasopharyngealis törletminta SARS-CoV-2 PCR vizsgálat negatív eredménye birtokában vehető fel.
2. Fennálló ellátotti jogviszony esetén, a COVID-19 elleni teljes védőoltási sorozatban részesült gondozott a szociális intézménybe visszahelyezhető, eltávozásról visszavehető, másik szociális intézménybe áthelyezhető egy negatív eredményű SARS-CoV-2 Ag kimutatására irányuló gyorsteszt vizsgálattal, elkülönítés nem szükséges. Amennyiben az Ag gyorsteszt eredménye pozitív, akkor a gondozottat a pozitív eredménytől számított számított 10 napig járványügyi megfigyelés alá kell helyezni az ellátottat, melynek letelte után egy SARS-CoV-2 Ag kimutatására irányuló gyorsteszt vizsgálat szükséges. Ennek negatív eredménye esetén az elkülönítés feloldható, pozitív eredmény esetén az intézménybe történt felvételtől számított 21. napig az elkülönítést meg kell hosszabbítani, mely a 21. nap letelte után további SARS-CoV-2 Ag kimutatására irányuló vizsgálat nélkül feloldandó.
3. COVID-19 fertőzésen átesett, a tünetek megjelenését követő 21. nap még nem telt le, de kórházi ellátást már nem igénylő, gondozott a szociális intézménybe áthelyezhető új ellátottként, vagy fennálló ellátotti jogviszony esetén, visszahelyezhető a szociális intézménybe. Az áthelyezést megelőzően egy SARS-CoV-2 Ag kimutatására irányuló gyorsteszt vizsgálat szükséges.
Amennyiben ennek az eredménye negatív a szociális intézménybe történt felvételtől, visszavételtől számított 10 napig járványügyi megfigyelés alá kell helyezni az ellátottat, melynek letelte után az elkülönítés megszüntethető, további SARS-CoV-2 Ag kimutatására irányuló vizsgálat nem szükséges.
Amennyiben a fekvőbeteg ellátó egészségügyi intézményben elvégzett SARS-CoV-2 Ag kimutatására irányuló gyorsteszt vizsgálat eredménye pozitív, akkor a szociális intézménybe történt felvételtől, visszavételtől számított 10 napig járványügyi megfigyelés alá kell helyezni az ellátottat, melynek letelte után egy SARS-CoV-2 Ag kimutatására irányuló gyorsteszt vizsgálat szükséges. Ennek negatív eredménye esetén az elkülönítés feloldható, pozitív eredmény esetén az intézménybe történt felvételtől számított 21. napig az elkülönítést meg kell hosszabbítani, mely a 21. nap letelte után további SARS-CoV-2 Ag kimutatására irányuló vizsgálat nélkül feloldandó.
4. COVID-19 fertőzésen átesett, a tünetek megjelenését követő 21. napon túl, de 60 napon belül SARS-CoV-2 Ag kimutatására irányuló gyorsteszt vizsgálat nélkül a gondozott egészségügyi intézményből áthelyezhető, visszahelyezhető, másik szociális intézményből áthelyezhető és otthonából is felvételre kerülhet a bentlakásos szociális intézménybe. Amennyiben a COVID-19 fertőzés átvészelésétől több mint 60 nap eltelt, az 1. vagy a 2. pont szerint kell eljárni.
5. COVID-19 fertőzésen átesett gondozott esetében másik szociális intézménybe történő áthelyezés feltétele – ha a tünetek megjelenését követő 21. nap még nem telt el – egy SARS-CoV-2 Ag kimutatására irányuló gyorsteszt vizsgálat negatív eredménye. Amennyiben az eredmény pozitív a 21. napig szükséges várni az áthelyezéssel, és akkor a 3. pont szerint kell eljárni.
6. A fekvőbeteg ellátó intézmények esetében nem COVID-19 fertőzés miatt ellátott beteg esetén, ha a beteget legalább 48 órán át az egészségügyi intézményben ápolták/kezelték a 2. pontnak megfelelően kell eljárni (Ag gyorsteszt és 10 napos elkülönítés szükséges). Ennél rövidebb ápolási idő esetén intézkedés és/vagy laboratóriumi vizsgálat nem szükséges.
Teendők a COVID-19 tüneteit mutató ellátottakkal/gondozottakkal kapcsolatban
– A COVID-19 fertőzés gyanúját felvető ellátott / gondozott esetén haladéktalanul értesíteni kell az illetékes népegészségügyi hatóságot, valamint az intézményi orvost a mintavétel, illetve az esetleges aktív fekvőbeteg-ellátásba való áthelyezés érdekében.
Ha az intézmény orvosa a COVID-19 fertőzés gyanúját állapítja meg egy gondozottnál vagy dolgozónál, az NNK mindenkor érvényes eljárásrendje alapján kell eljárnia. Az orvos a beteg alapbetegségei és a klinikai kép alapján dönt arról, hogy szükséges-e a megbetegedett gondozott hospitalizációja. Az intézményben elkülönített gyanús betegnél SARS-CoV-2 PCR vagy antigén kimutatására irányuló gyorsteszt vizsgálatot kell végeztetni.
Az esetdefiníciónak megfelelő gyanús / kivizsgálás alatt álló beteget a kezelőorvos – az intézmény orvosa – haladéktalanul, telefonon jelenti az illetékes kerületi/járási hivatal népegészségügyi osztályának.
A betegellátó (az intézményi orvos) az értesüléstől / gyanú felmerülésétől számított 24 órán belül jelenti a gyanús / valószínűsített / megerősített betegek adatait az NNK által működtetett Országos Szakmai Információs Rendszer (OSZIR) Járványügyi Szakrendszer Fertőzőbeteg-jelentő alrendszerébe.
A COVID-19 fertőzés gyanújának felmerülésekor az intézményt ellátó orvos két döntést hoz:
1. COVID-19 gyanú fennáll-e
2. szükséges-e hospitalizáció
Ennek alapján:
A) Fennáll a COVID-19 gyanú és nem szükséges hospitalizáció => intézményben marad a beteg, megfelelő elkülönítés, víruskimutatás irányában mintavétel (orr/garat törlet) és intézmény orvosa figyelemmel kíséri (naponta állapotfelmérés, hospitalizáció szükségességéről döntés.
ORVOSI TEENDŐ:
Járási népegészségügyi osztály / megyei ügyelet értesítése szociális intézményben előfordult COVID-19 tüneteket mutató betegről, elkülönítés (a nem betegektől és a többi COVID-19 gyanús és igazolt betegektől is el kell különíteni)
B) Fennáll a COVID-19 gyanú és hospitalizáció szükséges => OMSZ szállítás a mindenkor érvényes Az új koronavírus járvány második hulláma során azonosított betegutak szerinti fekvőbeteg ellátó intézménybe (OMSZ koordinálja a beteg elhelyezést), ahol mintavétel történik SARS-CoV-2 kimutatására.
ORVOSI TEENDŐ:
1. OMSZ értesítése COVID-19 szállításra
2. Járási népegészségügyi osztály / megyei ügyelet értesítése
C) Nem áll fenn a COVID-19 gyanú és nem szükséges hospitalizáció
További intézkedés nem szükséges.
D) Nem áll fenn a COVID-19 gyanú és hospitalizáció szükséges => az intézmény címe alapján területi ellátási kötelezettséggel rendelkező kórházba szállítás
ORVOSI TEENDŐ:
OMSZ értesítése szállításra
Hajléktalan ellátó intézmény esetében amennyiben fennáll a COVID-19 gyanú, minden esetben szükséges a hospitalizáció.
– A kórházi kezelést nem igénylő, de a COVID-19 tüneteit mutató betegeket amennyiben nem történik kórházi ellátás, egyágyas, komfortos szobákban szükséges elkülöníteni. Ha több ilyen beteg van, akkor őket együtt lehet elhelyezni (kohorsz izoláció). Az elkülönítésre vonatkozó rendelkezéseket az eljárásrend 6. melléklete tartalmazza.
– Az intézményben elkülönített COVID-19 gyanús betegek, valamint a járványügyi vizsgálat alapján szoros kontaktok esetén helyben szükséges mintavételezés a SARS-CoV-2 kimutatására szolgáló PCR vagy Ag gyorsteszt vizsgálatra. A mintavételezésre kerülő kontaktokról, azok számáról a járványügyi vizsgálat alapján az illetékes járási/kerületi népegészségügyi hatóság dönt. A vizsgálatkérőlap kitöltése az intézet feladata. A mintavételezési útmutatót az eljárásrend 4. melléklete tartalmazza. Kisfilm a mintavételről: https://www.nnk.gov.hu/index.php/koronavirus-tajekoztato/673-orr-garat-mintavetel-folyamata
– Az egyéni védőeszközök alkalmazására vonatkozó szabályokat az eljárásrend 6. melléklete tartalmazza.
Egyéni védőeszközök felvételének és levételének szabályai
Az egyéni védőeszközök felvételének szabályai
1. Az egyéni védőeszközök felvétele előtt kézfertőtlenítést kell végezni.
2. Elsőként a védőruhát kell felvenni. Amennyiben a védőruha hátul záródik, egy másik dolgozóknak segítenie kell a begombolásnál/bekötésnél.
3. A védőruha felvétele után a sebészi maszkot (vagy respirátort) kell felvenni, majd a gyártó útmutatásának megfelelő illeszkedési próbát kell végezni. Az orr részen a formálható merevítővel a maszkot/respirátort az orra kell illeszteni.
4. A maszk/respirátor felvétele után kell felvenni a védőszemüveget. A védőszemüveget a maszk/respirátor pántjai fölé kell felhúzni. Amennyiben a fülekre támaszkodó keretes védőszemüveg kerül alkalmazásra, biztosítani kell annak a pontos beállítását és illeszkedését is.
5. Ha arcvédő is alkalmazásra kerül, a védőszemüveg felvétele után kell felvenni az arcvédőt.
6. A védőszemüveg (+/– arcvédő) felvétele után kell felvenni a kesztyűket. A kesztyűk szárának a csukló fölé kell érnie.
Az egyéni védőeszközök levételének szabályai
Elsőként a kesztyűket kell levenni. Ennek lépései a következők:
– Amennyiben a kesztyű jelentősen szennyeződött, alkoholos kézfertőtlenítőszerrel kezet kell fertőtleníteni a kesztyűk levétele előtt is.
– Egyik kézzel meg kell fogni a másik kézen lévő kesztyű peremét, és kifeszíteni azt, majd a kesztyűt le kell húzni a csuklóról, egészen addig, amíg a kesztyű tenyér része kifordul, és a kesztyű már csak az ujjakat borítja.
– A kifordított kesztyűs kézzel ki kell feszíteni a másik kézen lévő kesztyű peremét és az előbbivel megegyező módon le kell húzni a kesztyűt a másik kézről is, addig, amíg a tenyér-rész kifordul, és a kesztyű már csak az ujjakat borítja.
– A félig levett kesztyűket ezután egymás után teljesen le kell húzni, úgy, hogy mindkét esetben (először kesztyűs, majd már szabad kézzel) csak a lehúzandó kesztyű belső oldalát szabad megfogni.
– A levett kesztyűket fertőző-veszélyes hulladékgyűjtőbe kell dobni.
– A kesztyűk levétele után kezet kell fertőtleníteni, majd új, tiszta kesztyűket felvenni a további lépésekhez.
Kisfilm a védőeszközök fel és levételéről: https://www.nnk.gov.hu/index.php/lakossagi-tajekoztatok/koronavirus
Ábra: Kesztyűk levételének helyes módszere
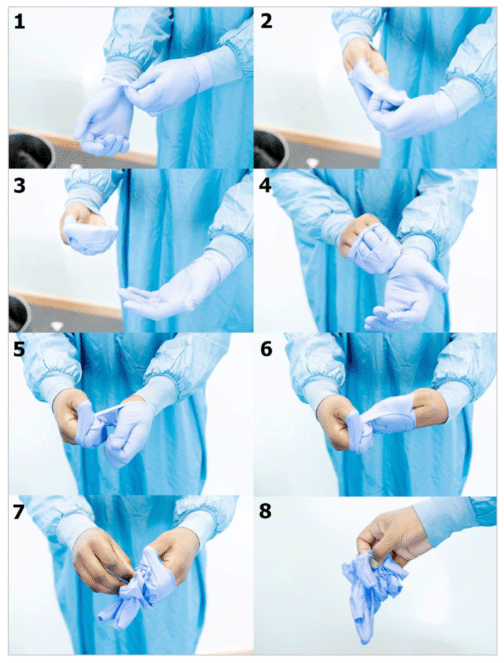
Magyarázat:
1. Az új, tiszta pár kesztyűben kell levenni először a védőruhát. Amennyiben a védőruha hátulról záródik, egy másik dolgozóknak segítenie kell a kioldásnál. A segítséget nyújtó dolgozónak kesztyűt és sebészi maszkot kell viselnie, amelyeket a művelet után le kell venni. Miután levette a kesztyűket, a segítséget nyújtó személynek kézfertőtlenítést kell végeznie. Miután a védőruhát kioldották, a védőruhát viselő dolgozónak meg kell fognia annak hátsó oldalát, és onnan kezdve levenni azt, ügyelve arra, hogy az elülső, kontaminálódott felület belülre kerüljön.
2. A védőruha levétele után az egyszer használatos védőruhákat az egészségügyi veszélyes (fertőző) hulladék gyűjtőedényébe, a többször használatosakat pedig a fertőtlenítésre váró eszközök gyűjtőedényébe kell helyezni.
3. A védőruha után az arcvédőt (ha alkalmazásra került), majd a védőszemüveget kell levenni. Az egyszer használatos védőeszközöket a fertőző-veszélyes hulladék gyűjtőedényébe, a többször használatosakat pedig a fertőtlenítésre váró eszközök gyűjtőedényébe kell helyezni. Az arcvédőt a fejtől eltartva kell levenni. A védőszemüveget a rugalmas textilpánt belső oldalánál fogva, szintén a fejtől eltartva kell levenni. El kell kerülni az arcvédő és a védőszemüveg elülső oldalának érintését. A fülekre támaszkodó keretes védőszemüveget keret sarkainál fogva kell levenni.
4. Az arcvédő és a védőszemüveg után kell levenni a sebészi maszkot (vagy a respirátort). A sebészi maszkot a fejtől eltartva kell levenni. A respirátor levételekor az ujjakat a fej hátuljánál a respirátor pántjai alá kell helyezni, majd a respirátort a fejtől eltartva kell levenni. A levétel alatt a respirátort nem, csak a pántjait szabad a kesztyűs kézzel megérinteni.
5. Utoljára kell levenni a védőruha levétele előtt felhúzott, második pár kesztyűt. A kesztyűk levételénél a fent leírt lejárást kell követni. A kesztyűk levétele után mindenképpen, de szükséges esetben előtte is kezet kell fertőtleníteni.
A COVID-19 gyanús vagy fertőzött beteg ellátása során az orvos elrendelése alapján dokumentáltan végzett egyes alapvető és szakápolási tevékenységek (a hajléktalanok átmeneti ellátását nyújtó intézmények kivételével)
– Alapápolási feladatok:
Alapápolási tevékenységek során az EMMI által COVID-19 eljárásra kiadott kézikönyv szerinti eljárások betartása. Az enyhe tüneteket mutató beteg részére kötelező az alapvető szükségletek biztosítása, különösen ágynyugalom, folyadékpótlás és hőmérőzés.
A COVID-19 gyanús vagy fertőzött gondozottak alapvető szükségleteinek kielégítését (mosdatás, fürdetés, WC használat) az erre a célra elkülönített helyiség(ek)ben (betegszoba) vagy mosdóhelyiségben kötelező biztosítani.
– Szakápolási feladatok:
Gyógyszerelés, lázcsillapítás, pulzoximéter használat orvosi elrendelésre, az EMMI COVID-19 eljárásra kiadott kézikönyv szerinti oxigénterápia, és orvosi elrendelésre EKG készítés.
Pulzoximéter használat:
Az intézeti orvos elrendelése alapján a gondozottak oxigénellátottságának monitorozása.
Cél: vér oxigéntelítettségének és pulzusszám értékének folyamatos ellenőrzése
Alapvető szempontok:
– A használat módja, gyakorisága az orvos előírása szerint történjen.
– Az ápoló ismerje és tartsa be a pulzoximéterre vonatkozó alkalmazási, kezelési, munkavédelmi előírásokat, valamint ezeket ismertesse a beteggel és a hozzátartozókkal is, különös tekintettel a következőkre:
= helytelen tárolás, helytelen üzembe helyezés veszélyei
= helytelen felhelyezés.
Eszközök:
– ujjra csíptethető pulzoximéter vagy
– kézi pulzoximéter vagy
– asztali pulzoximéter.
Eljárás:
1. Ismertesse a betegekkel a mérés lényegét, folyamatát, előnyeit és veszélyeit.
2. Szerelje össze és ellenőrizze a készüléket.
3. Az ujj méretének megfelelő készüléket válassza.
4. Segítse a beteget a számára kényelmes testhelyzetbe.
5. A készüléket sérült bőrfelületre ne helyezze fel, tartsa be az alkalmazási előírásokat.
6. Amennyiben a készülék alkalmas rá, az orvosi előírásnak megfelelő riasztási szintet állítsa be. Riasztáskor értesítse az orvost, és az orvosi utasításnak megfelelően járjon el.
7. Mérést követően az orvossal előre egyeztetett mért érték esetén értesítse az orvost és addig is tegye meg a korábban előírt intézkedéseket.
8. Azon készülékek esetén, mely alkalmas a mért értékek rögzítésére, a felvett értékek kiértékelése céljából konzultáljon az orvossal.
9. A készülék használata alatti teendők:
a) ellenőrizze a kijelzőn az akkumulátor feltöltöttségét,
b) felhelyezés pozíciójának ellenőrzése,
c) végtag keringésének ellenőrzése, szükség esetén a készülék áthelyezése,
d) hibás értékek kiszűrése céljából gondozott állapotának (keringés) ellenőrzése.
10. Az egyszeri mérés befejezése után amennyiben a készülékkel másik gondozottnál is történik mérés, a készülék fertőtlenítése.
11. Kézfertőtlenítés.
Ápolási dokumentáció:
Jelölje meg
– a pulzoximéter használatának tényét; a vér oxigéntelítettségének értékét és a pulzusszám értékét,
– a beteggel kapcsolatos egyéb észrevételeket.
Oxigénterápia:
Oxigénterápia alkalmazása az EMMI Egészségügyi Szakmai Kollégium Aneszteziológiai és Intenzív terápiás Tagozata (továbbiakban: Tagozat) által kiadott eljárásrendjében foglaltak alapján végezhető.
– Enyhe légzési elégtelenség esetén a szokványos oxigén terápiás eszközök alkalmazhatók, de alkalmazásuknál figyelembe kell venni, hogy a légúti terjedés rizikója fokozott. Ennek megfelelően az alkalmazást az izoláló helyiségre célszerű korlátozni. Amennyiben a beteg szállítása szükséges, a cseppfertőzés csökkentésére a szállítás közben az orrszonda fölé sebészi maszkot kell helyezni a beteg arcára.
– Amennyiben maszkos oxigénterápia válik szükségessé, olyan visszalégzést gátló maszk alkalmazása javasolt, amelyhez kilégző filter csatlakoztatható/csatlakoztatandó.
– High flow nasalis oxigénbevitel: gyakran alkalmazzák, effektív az oxigenizáció javításában, de nem ismert, hogy a cseppfertőzéssel történő viralis terjedést hogyan befolyásolja, amennyiben alkalmazzuk, < 30–40 l/perc áramlás javasolt.
A Tagozat eljárásrendjének iránymutatása alapján az intézeti orvos elrendelésére, szakápolói képesítéssel végezhető oxigén terápia a szociális intézetben, az erre a célra kijelölt és felszerelt helyiségben (betegszoba).
Oxigénterápia kivitelezése
Cél: a fenyegető oxigénhiány megelőzése, vagy leküzdése.
Alapvető szempontok:
– az adagolás mértéke, módja az orvos előírása szerint történjen,
– az ápoló ismerje és tartsa be a kezelési-, munkavédelmi előírásokat, valamint ezeket ismertesse a beteggel és a hozzátartozókkal is, különös tekintettel a következőkre:
= helytelen tárolás, szállítás, összeszerelés veszélyei,
= az oxigénpalack közelében nyílt láng használata, kályha közelében való elhelyezése tilos,
= a palackhoz olajos, zsíros kézzel nem szabad nyúlni.
Eszközök:
– oxigénpalack, vagy olyan készülék, ami a levegőből szűri az oxigént,
– reduktor,
– párásító,
– vezeték,
– orrkanül, vagy orrkatéter, vagy arcmaszk, vagy trahealis kanül,
– ledobótál,
– szükség esetén bőr- és nyálkahártya-védelemhez szükséges gyógyszerek (orrjárat decubitusának megelőzéséhez),
– mull-lap,
– aqua destillata (párosítóba).
Eljárás:
1. Ismertesse a betegekkel a terápia lényegét, folyamatát, előnyeit és veszélyeit.
2. Szerelje össze és ellenőrizze a készüléket.
3. Segítse a beteget a számára kényelmes testhelyzetbe.
4. A készüléket úgy helyezze üzembe, hogy először a reduktor, majd a palack csapját nyissa ki.
5. Orvosi előírásnak megfelelően állítsa be az oxigénadagolót (felnőtteknél általában 2–4 l/min.).
6. Helyezze fel az eszközöket a szükséges módszerek egyikével:
a) orrkanül: helyezze a beteg orrnyílásába.
b) orrkatéter: vezesse le az orrnyíláson keresztül a garatba.
c) arcmaszk: helyezze fel úgy, hogy légmentesen fedje a légzőnyílásokat és rögzítse a beteg fejéhez.
d) trachealis kanül: traheostomas betegnél a kanülön keresztül juttatható be az oxigén, közvetlenül a légcsőbe.
7. Oxigénterápia alatti teendők:
8. Fokozott folyadékigény kielégítése.
9. A nyelés zavartalanságának ellenőrzése.
10. A kezelés befejezése után zárja el a készüléket a megnyitással ellenkező sorrend szerint (először a palack, majd a reduktor csapját zárja el).
11. Kézfertőtlenítés.
Ápolási dokumentáció:
Jelölje meg
– az oxigénterápia tényét, az adagolás módját, és időtartamát,
– a beteggel kapcsolatos egyéb észrevételeket.
EKG:
Cél: A szív működése közben keletkező elektromos potenciálkülönbség EKG készülék segítségével történő, szakszerű és pontos regisztrálása, grafikusan vagy képernyőn keresztül (cardio-bip).
Alapvető szempont:
Az ápoló legyen képes az életveszélyes állapotok EKG jeleinek felismerésére, valamint a szükséges intézkedések megtételére.
Eszközök:
1. EKG készülék
2. elektródák
3. EKG szalag
4. pácienskábel
5. szükség esetén földelés
6. gél vagy vizes mull-lap (elektródák fedésére)
7. papírvatta
8. ledobótál
9. szükség esetén borotvakészlet
Eljárás:
1. A beteggel ismertesse meg az eljárás lényegét, lépéseit és kérje együttműködését.
2. Végezzen higiénés kézfertőtlenítést.
3. Biztosítson intim környezetet és megfelelő szobahőmérsékletet.
4. Tegye szabaddá a beteg mellkasát és végtagjait.
5. Helyezze a beteget lapos hátfekvésbe.
Az elektródákat géllel vagy vizes mull-lappal fedje és helyezze a megfelelő elvezetési pontokra (szükség esetén a szőrzet leborotválása után)
Végtagi elvezetések felhelyezési sorrendje és helyei:
jobb alkar (piros színű)
bal alkar (sárga színű)
bal láb (zöld színű)
jobb láb (fekete színű, ez a földelés)
6. Az elektródákat a négy végtagra (csukló és boka fölé) helyezze fel úgy, hogy ne legyenek csontos felületen, és a bőrhöz légmentesen tapadjanak.
a) Mellkasi elvezetések felhelyezésének sorrendje, jelölése és helyei:
V1: a szegycsont jobb oldala, a negyedik bordaközben
V2: a szegycsont bal oldala, a negyedik bordaközben
V4: kulcscsont közepétől húzott függőleges vonalban, az ötödik bordaközben
V3: a V2 és V4 közötti távolság felezőpontján
V5: az elülső hónaljvonalban, az ötödik bordaközben
V6: a középső hónaljvonalban, az ötödik bordaközben
7. A pácienskábeleket megfelelő szín szerint csatlakoztassa az elektródákhoz (a 4 végtagi, majd a 6 mellkasi).
8. Ha szükséges, földelje az EKG készüléket nem festett fémfelülethez (pl. vízcsap radiátorcső).
9. Csatlakoztassa a készüléket az áramkörbe és kapcsolja be.
10. Ügyeljen a megfelelő papírsebesség megválasztására.
11. A görbéket jelölje az egyes elvezetéseknek megfelelően, amennyiben a gép nem jelöli automatikusan (I–III., aVR, aVL, aVF, V1-V6).
12. Az EKG készüléket tegye rendbe és végezzen higiénés kézfertőtlenítést.
13. Regisztrálás után az EKG gépet kapcsolja ki és áramtalanítsa.
14. Regisztrálás után a pácienskábeleket és az elektródákat távolítsa el.
15. A testfelületet törölje le, a beteget öltöztesse fel és helyezze nyugalomba.
16. Az elektródákat törölje le, vagy a mull-lapot távolítsa el. A huzalokat megtöretés nélkül helyezze vissza a helyére.
17. Az EKG szalagra írja rá a beteg nevét, korát, a készítés időpontját (év, hó, nap, óra, perc)
18. A készített EKG-t juttassa el az elrendelő orvoshoz.
19. Indokolt esetben azonnal értesítse az orvost, vagy hívjon mentőt. Ez esetben a beteget helyezze nyugalomba (fekve), maradjon mellette és nyugtassa meg az orvos vagy mentő érkezéséig.
Ápolási dokumentáció:
Jelölje meg
– az EKG készítés időpontját,
– az eljárás során észlelt tüneteket,
– a beteggel kapcsolatos egyéb észrevételeket.
EKG készítés során esetleges előforduló hibaforrások:
– a beteg mozog, remeg, fázik,
– a pácienskábel és a hálózati kábel keresztezik egymást,
– az elektródák csontos felületre kerülnek,
– kevés gélt vagy nem megfelelően vizes mull-lapot használt.
Környezetfertőtlenítés, hulladékkezelés, szellőztetés, textíliák kezelése, étkeztetés higiéniája
– A felületek és a környezet rendszeres takarítása és fertőtlenítése szükséges. Ennek során a szokásos, a vírusok ellen hatásos (virucid hatásspektrummal rendelkező) kórházi tisztító-, illetve fertőtlenítőszereket kell alkalmazni. Amennyiben ezekből hiány van, semleges tisztítószerrel való lemosás után a potenciálisan kontaminálódott felületek 0,1%-os hígítású Na-hipoklorittal való fertőtlenítése szükséges. Fém vagy egyéb, a Na-hipoklorittal összeférhetetlen anyagú felületek semleges tisztítószerrel való lemosás után 70%-os etanol tartalmú készítménnyel fertőtleníthetőek. Az eljárás menetét és fertőtlenítéshez használt készítmények nevét szükséges írásban rögzíteni, helyi takarítási eljárásrend kidolgozásával.
– A hulladékkezelésben részt vevő dolgozóknak egyéni védőeszközöket kell viselniük. Minden, a betegek környezetében keletkező hulladék fertőző egészségügyi hulladéknak minősül, és az ennek megfelelő helyi eljárásrend alapján kezelendő, a jogszabályi rendelkezéseknek megfelelően.
– Zárt térben a kórokozók koncentrációjának csökkentése érdekében kiemelt figyelmet kell fordítani a folyamatos vagy rendszeres, fokozott intenzitású természetes szellőztetésre. Továbbá a tájékoztatás kiterjed többek között arra, hogy a nem megfelelően működtetett légtechnikai eszközök természetes szellőztetés hiányában növelhetik a fertőzés kockázatát. Mesterségesen szellőztetett épületekben a természetes szellőztetés alkalmazása mellett növelni kell a bejuttatott friss levegő mennyiségét. Amennyiben nyithatók az ablakok, javasolt a minél gyakoribb, nyitott ablakokon keresztüli természetes szellőztetés egyidejű alkalmazása. Amennyiben az ablakok nem nyithatók, úgy egyéb úton kell biztosítani a folyamatos friss levegőellátást és kerülni kell a használt levegő visszakeverését a rendszerbe. A friss levegő pótlás minimum 36 m3/óra/fő, azaz 10 l/másodperc/fő legyen.
– A textíliák gépi úton történő fertőtlenítő mosása termodezinfekciós és kemo-termodezinfekciós mosási eljárással történhet, a tiszta és szennyes textíliák keveredését ki kell zárni, a tiszta textíliák zárt szennyeződésmentes tárolását meg kell oldani.
– Az étkeztetés során is biztosítani kell a 1,5 méteres távolságot.
– Kézfertőtlenítési lehetőséget kell biztosítani az étteremben.
– Az asztalokat és székeket minden használat után fertőtleníteni szükséges.
– Az étteremben az asztalokon elhelyezett, „közhasználatú” eszközök (pl. só- és borsszóró, ecetes üvegek stb.) tisztán tartására, fertőtlenítésére fokozottan kell figyelni, átmenetileg célszerűbb kis, egyéni adagok biztosításával kiváltani használatukat. Ha ez nem megoldható, az eszközöket megfelelő számban kell kihelyezni, azok más asztalhoz átadásának elkerülése érdekében.
– Rendkívül fontos a fogyasztók edényeinek, evőeszközeinek, poharainak megfelelő hatásfokú fertőtlenítő mosogatása, a tiszta evőeszközök, poharak, tányérok cseppfertőzéstől mentes tárolása, önkiszolgáló rendszerben történő tálalásnál az evőeszközök, tányérok, poharak fogyasztók általi tapogatásának elkerülése, pl.: evőeszközök szalvéták egyéni csomagolásával.
– Tálcákat használatot követően virucid fertőtlenítőszerrel mosogatni szükséges minden esetben, kenyérkosarak tisztítása, a bennük elhelyezett kendők cseréje minden használatot követően indokolt.
– A konyha üzemeltetőjének felelőssége, hogy a dolgozók egészségi állapotát fokozottan monitorozza és betegség gyanúja esetén intézkedjen.
– A hozzátartozók által készített ételekből összeállított csomagküldés a higiénés szabályok betartása mellett nem kifogásolható. Nem bizonyított, hogy az új típusú koronavírus az ismert fertőzési módokon túl (cseppfertőzés) más módón – pl. szennyezett élelmiszer fogyasztása révén – terjedne. Ezt erősítette meg a WHO, az EFSA, az Európai Járványügyi Központ és a Német Szövetségi Kockázatértékelési Intézet (BfR) is. Tekintettel a jelenlegi helyzetre minden érintettől elvárható a felelősségteljes magatartás, ezért a csomagátadást lehetőség szerint előzze meg telefonos egyeztetés az átadás körülményeire és időpontjára vonatkozóan. A csomagok átadásának-átvételének csekély járványügyi kockázata még tovább csökkenthető a kézhigiénés előírások betartásával és a személyes érintkezés elkerülésével. A csomagoláson az ellátott nevének feltüntetése szükségszerű.
| Az OSZIR- ban bejelentett nozoko- miális járvány száma | Intéz- mény - meg- nevezése | TAJ szám | Név | Születési dátum | Neme | Ápolt (igen/nem) | Kórházi dolgozó (igen/nem) | Kórházi ápolás helye (osztály, részleg) | A pozitív eredményt kiadó labora- tórium meg- nevezése | Tünet- mentes (igen/nem) | Tünetes (igen/nem) | Gyógyult (igen/nem) | Elhunyt (igen/nem) | Más intéz- ménybe áthelyezték (igen/nem) | A beteget átvevő intézmény neve | |
A fertőzésre gyanús betegek korai felismerése a klinikai tünetek, illetve radiológiai jelek és az anamnézis alapján történik. A fertőzés megerősítéshez mintavétel és laboratóriumi vizsgálat szükséges. Alsó vagy felső légúti (orr-garat, száj-garat törlet) mintát kell venni és laboratóriumba küldeni a vírus genetikai anyagának direkt kimutatása érdekében.
1. Felső légúti minta levétele (Az NNK honlapján videofelvétel található a mintavétel menetéről.)
A minta minőségének szempontjából felső légúti minta esetén legelőnyösebb a reggeli mintavétel, mielőtt a beteg ételt vagy italt fogyasztott volna. Szintén a minta minőségének szempontjából orr-garat törlet vételekor a mintavételező pálcát mélyen fel kell vezetni az orrüregbe.
Ha az NNK által kiadott, aktuális eljárásrend alapján felmerül az új koronavírus okozta fertőzés lehetősége a mintavétel a garat és az orr nyálkahártya felszínekről az alábbiak szerint történjen:
– A mintavételezéshez a frissen kibontott, száraz vattapálca használatos. A vattapálcát NEM szabad a mintavétel előtt belemártani a vírus transzport médium (VTM) oldatba, mivel az antibiotikumot és antimycoticumot tartalmaz.
– A steril mintavevő vattapálca segítségével nyálkahártya törletet veszünk a felső garat ívekről. Ezután a garatpálcát belemossuk a VTM oldatba körülbelül 10 másodpercig tartó forgó mozdulattal.
– A másik mintavevő vattapálcával az orrnyálkahártya felszínéről veszünk törletet az orrsövénnyel ellentétes oldalon, rotáló mozgást végezve. Ezután a vattapálcát belemossuk a már előzőleg is használt csőbe, 10 másodpercig tartó forgó mozdulattal.
– A vattapálcákat a helyi szabályozásoknak megfelelően veszélyes hulladékként kezeljük.
– A VTM-et tartalmazó csövet a kék kupakkal szorosan lezárjuk. A csövön lévő etikett címkét olvashatóan kitöltjük az azonosítás érdekében.
– Egy betegtől egy mintavételi cső küldendő be a helyes adatokkal megfelelően kitöltött beküldő lappal együtt. A mintát tartalmazó csövet bele kell tekerni papírvattába vagy más nedvszívó anyagba, majd belehelyezni a simítózáras zacskóba. A következő jól zárható zacskóba helyezzük – amennyiben szükséges a papíralapú beküldőlappal együtt – a csövet tartalmazó zacskót.
– A mintát az elszállításáig vagy maximum 24 órán keresztül +2–8 °C közötti hőmérsékleten kell tárolni!
– A minta lefagyasztható (≤–20 °C), ha 24 órán túlra nyúlik a tárolása. Amennyiben a minta lefagyasztásra került, azt jelezni kell a beküldő lapon.
– A pálcákat tilos a mintavételi csőben hagyni, illetve beletörni!
A mintavételi csomag a következő eszközöket tartalmazza:
– mintaküldésre alkalmas csomagolórendszer (postára nem adható)
– 1 db 10–15 ml-es centrifugacső 3–5 ml VTM-mel,
– 2 db steril mintavevő pálca.
2. Az új koronavírus kimutatására alkalmas mintatípusokkal kapcsolatos információk:
| Mintatípus | Transzport medium | Szállítási körülmények | Megjegyzés | |
| Orr-garat törlet (Nasopharyngealistörlet) | Vírus Transzport Medium (VTM) | +2–8 °C között | Az orr-garat törletet ugyanabba a VTM csőbe célszerű belemosni, mint a száj-garat törletet. A pálcát tilos a VTM-ben hagyni! Bakteriológiai vizsgálatra külön pálcát kell használni. | |
| Száj-garat törlet (Oropharyngealistörlet) | Vírus Transzport Medium (VTM) | +2–8 °C között | A száj-garat törletet ugyanabba a VTM csőbe célszerű belemosni, mint az orr-garat törletet. A pálcát tilos a VTM-ben hagyni! Bakteriológiai vizsgálatra külön pálcát kell használni. | |
| Köpet* | nem szükséges | +2–8 °C között. Amennyiben 24 órán belül nem küldhető laboratóriumba, akkor fagyasztva (≤–20 °C-on) | A mintának az alsó légutakból kell származnia | |
| Bronchoalveolarislavage (BAL) | nem szükséges | +2–8 °C között. Amennyiben 24 órán belül nem küldhető laboratóriumba, akkor fagyasztva (≤–20 °C-on) | A vírus a folyadékban hígulhat, nem jelent szignifikáns problémát. | |
| Trachea aspirátum | nem szükséges | +2–8 °C között. Amennyiben 24 órán belül nem küldhető laboratóriumba, akkor fagyasztva (≤–20 °C-on) | ||
| Nasopharingealisaspiratum | nem szükséges | +2–8 °C között. Amennyiben 24 órán belül nem küldhető laboratóriumba, akkor fagyasztva (≤–20 °C-on) | ||
| Biopsziás/ autopsziás tüdőszövet | Vírus Transzport Medium (VTM) | +2–8 °C között. Amennyiben 24 órán belül nem küldhető laboratóriumba, akkor fagyasztva (≤–20 °C-on) | Lehetőleg frissen fagyasztott szövetet kell beküldeni. Formalinnal fixált, paraffinblokkos minta nem alkalmas vírusizolálásra, molekuláris kimutatásra! | |
| Savó** vírusszerológiára Akut – első héten Convalescens – 2–4 héttel később | natív vérvételi cső | +2–8 °C között. Amennyiben 24 órán belül nem küldhető laboratóriumba, akkor fagyasztva (≤–20 °C-on) | ||
| Teljes vér** | EDTA-s vérvételi cső | +2–8 °C között, 24 órán belül | Vírus kimutatásra a betegség első hetében | |
| Vizelet** | steril vizelettartály | +2–8 °C között. Amennyiben 24 órán belül nem küldhető laboratóriumba, akkor fagyasztva (≤–20 °C-on) | ||
| Széklet** | steril széklettartály | +2–8 °C között, 24 órán belül | ||
| * Indukált köpet vétele fokozottabb kockázatot jelenthet a mintavételt végző egészségügyi dolgozóra. | ||||
| ** Nem elsődleges mintatípus. Kizárólag a laboratórium külön kérésére kell levenni és beküldeni. | ||||
3. SARS CoV-2 antigén kimutatására irányuló gyorsteszt alkalmazása
– Az Ag gyorsteszt alkalmazása esetén a gyorstesztkazettára rá kell írni a beteg nevét.
– A beteg egyik orrnyílásán keresztül a gyorsteszthez melléklet mintavevővel nasopharyngeális mintavételt kell végezni.
– A gyorsteszt saját használati utasítása szerint szükséges elvégezni a vizsgálatot.
– A gyorsteszt kazettáról a leolvasásával egyidőben fotódokumentációt kell készíteni olyan módon, hogy a fotódokumentáción is látszódjon, hogy melyik beteg mintájának vizsgálata történt meg a gyorsteszttel. A fotódokumentációt a betegdokumentációban el kell helyezni.
– A nasopharyngeális pálcát a használat után veszélyes hulladékként kell kezelni.
1. Kórházban ápolt, megerősített COVID-19 beteg/fertőzött elbocsátásának kritériumai
1.1. A beteg hazabocsátásának, illetve más – nem COVID-19 betegek ellátását biztosító – osztályra történő áthelyezésének feltétele
A beteg kórházból való kibocsátásának idejét a beteg állapota határozza meg. Amennyiben további fekvőbeteg ellátást nem igényel, kibocsátható (pl. legalább 3 napja láztalan, légúti tünetei megszűntekés/vagy a radiológiai kép a tüdőgyulladás egyértelmű javulását mutatja) Amennyiben a hazabocsátás a tünetek kezdetétől számított 10 napon belül történik, akkor otthonában a 10. napig elkülönítése szükséges. A hazabocsátásról a járási hivatal népegészségügyi osztályát értesíteni kell.
Egy SARS-CoV-2 Ag kimutatására irányuló gyorsteszt vizsgálat negatív eredménye esetében a beteg gyógyultnak minősíthető (a mintavétel nem lehet korábban, mint a klinikai tünetek megjelenését követő 10. nap), és további elkülönítés nélkül otthonába bocsátható, illetve a COVID-19 fertőzöttek ellátására kijelölt osztályról/részlegről más osztályra áthelyezhető.
1.2. A beteg bentlakásos szociális intézménybe történő áthelyezésének, visszahelyezésének feltétele
COVID-19 fertőzésen átesett, de kórházi ellátást már nem igénylő, gondozott – amennyiben a tünetek megjelenését követő 21. nap még nem telt le – a szociális intézménybe áthelyezhető új ellátottként, vagy fennálló ellátotti jogviszony esetén, visszahelyezhető a szociális intézménybe. Az áthelyezést megelőzően egy SARS-CoV-2 Ag kimutatására irányuló gyorsteszt vizsgálat szükséges és annak pozitivitása esetén a szociális intézménybe történt felvételtől, visszavételtől számított 10 napig járványügyi megfigyelés alá kell helyezni az ellátottat.
COVID-19 fertőzésen átesett gondozott – a tünetek megjelenését követő 21. napon túl – SARS-CoV-2 Ag kimutatására irányuló gyorsteszt vizsgálat nélkül egészségügyi intézményből áthelyezhető, visszahelyezhető a bentlakásos szociális intézménybe.
A szociális otthonban való további ellátásra, illetve a bentlakásos szociális intézményekre vonatkozó további szabályokat az eljárásrend 2. melléklete tartalmazza.
2. Otthonában elkülönített beteg/fertőzött izolációjának megszüntetési kritériuma
A beteg legalább 3 napja láztalan, légúti tünetei megszűntek, és a tünetek kezdete után legalább 10 nap eltelt, gyógyultnak nyilvánítandó, közösségbe engedhető.
Tünetmentes fertőzöttek elkülönítését a fertőzés igazolása, a pozitív SARS-CoV-2 PCR vagy SARS-CoV-2 Ag teszt mintavételének napjától számított 10. napon lehet feloldani.
A szociális otthonban elkülönített betegek, gondozottak izolációjának megszüntetéséhez a feltételeket az eljárásrend 2. melléklete tartalmazza.
3. Egészségügyi intézményben nem COVID-19 fertőzés miatt ellátott beteg szociális intézménybe bocsátása
A fekvőbeteg ellátó intézmények esetében nem COVID-19 fertőzés miatt ellátott beteg esetén, ha a beteget legalább 48 órán át az egészségügyi intézményben ápolták/kezelték ezen melléklet 1.2. pontja szerint kell eljárni (Ag gyorsteszt és 10 napos elkülönítés szükséges). Ennél rövidebb ápolási idő esetén intézkedés és/vagy laboratóriumi vizsgálat nem szükséges.
4. COVID-19 fertőzött, közvetlen betegellátásban résztvevő, egészségügyi dolgozók, szociális intézményben közvetlen ápolási tevékenységet végző dolgozók munkavégzésére vonatkozó korlátozás feloldása Amennyiben az egészségügyi/szociális dolgozó klinikailag gyógyult, vagy COVID-19 fertőzése tünetmentesen zajlott, akkor a munkavégzéshez (a közvetlen betegellátásban való részvételhez, közvetlen ápolási tevékenységhez) történő visszatérés feltétele egy SARS-CoV-2 Ag kimutatására irányuló gyorsteszt vizsgálat negatív eredménye (a mintavétel nem lehet korábban, mint a klinikai tünetek megjelenését követő 10. nap).
A tünetek megjelenését/fertőzést igazoló mintavételt követő 21. napon negatív eredmény nélkül is fel kell oldani a foglalkozástól való eltiltás rendelkezései alól, munkahelyére visszatérhet és keresőképessé nyilvánítható az egészségügyi dolgozó/szociális intézményben közvetlen ápolási tevékenységet végző dolgozó.
A gyanús vagy megerősített COVID-19 fertőzött személyek egészségügyi ellátása során alkalmazandó infekciókontroll óvó-védő rendszabályok részletei ebben a mellékletben találhatók. Az egészségügyi szolgáltatóknak mindezek mellett az EMMI, az Országos Tisztifőorvos és az Egészségügyi Kollégium Szakmai Tagozatai által kiadott eljárásrendek vonatkozó rendelkezéseit is figyelembe kell venniük helyi eljárásrendjeikben és a betegellátási gyakorlatuk során.
A veszélyeztetett betegek fokozott védelme és a COVID-19 fertőzések egészségügyi intézményekben történő terjedésének megakadályozása érdekében olyan osztályokon, ahol csökkent védekezőképességű betegeket (pl. transzplantáltakat, krónikus vesebetegségben szenvedőket) látnak el vagy abban az esetben, ha a területen a COVID-19 fertőzések közösségi terjedése zajlik, valamennyi egészségügyi intézményben javasolt az egészségügyi dolgozók számára a sebészi orr-szájmaszk általános viselése a rutin betegellátás során.
I. Alapelvek a fekvőbeteg-ellátásban
1. Korai felismerés és elkülönítés
– Amennyiben COVID-19 gyanús eset kerül azonosításra, az érintett személyre – amennyiben egészségi állapota és életkora (≥6 éves) ezt megengedi – sebészi orr-szájmaszkot kell adni és haladéktalanul el kell különíteni.
– A gyanús, illetve megerősített COVID-19 fertőzöttek elkülönítésének szempontjai:
= Elkülönítés egy jól szellőző, lehetőleg komfortos, külön (egyágyas) kórteremben, melynek ajtaját csukva kell tartani,
= A tünetekkel bíró, megerősített COVID-19 fertőzöttek kohorsz izolációja megengedett, de az ágyak egymástól való távolsága legalább 1,5 méter legyen,
= Megerősített COVID-19 fertőzött, de tünetmentes személy vagy COVID-19 fertőzésre gyanús eset ne legyen egy kórteremben elhelyezve más gyanús vagy COVID-19 fertőzött, tünetes személlyel.
– A COVID-19 gyanúja vagy megerősített COVID-19 fertőzés miatt elkülönített személyt tájékoztatni kell a fertőzéssel és a betartandó óvintézkedésekkel (pl. köhögési etikettel, kézhigiénével) kapcsolatban, valamint arról, hogy indokolatlanul nem hagyhatja el az elkülönítő kórtermet. A kórterem indokolt elhagyásakor (pl. vizsgálatra való szállítás) a betegnek orr-szájmaszkot kell viselnie.
– A kórterembe csak a betegellátásban részt vevő egészségügyi dolgozók léphetnek be, az egyéb kórházi dolgozók (ideértve a takarítókat is) számát korlátozni kell. Csak a legindokoltabb esetben és korlátozott módon látogatható az ellátott személy, az intézmény eseti elbírálása alapján. A látogatók előzetes regisztráció és megfelelő tájékoztatás után, az intézmény által biztosított egyéni védőeszközben léphetnek a kórterembe.
– Egészségügyi dolgozó: Amennyiben COVID-19 fertőzött személyt ellátó egészségügyi dolgozóknál az utolsó kontaktust követő 14 napon belül COVID-19 fertőzésre utaló tünetek jelentkeznek, az intézmény kórházhigiénés és foglalkozás-egészségügyi szolgálata azonnal értesítendő.
2. Infekciókontroll óvó-védő rendszabályok
A gyanús vagy megerősített COVID-19 fertőzött személyek ellátása során az alapvető (standard) óvó-védő rendszabályok mellett a cseppfertőzéssel, a légúti terjedéssel, valamint a közvetlen vagy közvetett kontaktussal terjedő fertőzések megelőzésére vonatkozó óvó-védő rendszabályokat kell betartani.
A hivatkozott infekciókontroll óvó-védő rendszabályok közül kiemelendő:
– Kézhigiénés gyakorlat a „kézhigiéne öt momentuma” alapelvnek megfelelően: (1) a beteg érintése előtt, (2) aszeptikus beavatkozás előtt, (3) a vérrel vagy testváladékkal való expozíció után, (4) a beteg érintése után, (5) a beteg környezetének érintése után. Az egyéni védőeszközök szakszerű felvétele előtt és szakszerű levétele után kézfertőtlenítést kell végezni.
– Egyéni védőeszközök használata: Az elkülönítő kórteremben, illetve a betegellátás során az egészségügyi dolgozóknak, valamint a takarításban, fertőtlenítésben és hulladékkezelésben, illetve a betegszállításban részt vevő dolgozóknak az alábbi, szakszerűen felvett, megfelelően illeszkedő egyéni védőeszközökből álló védőfelszerelést kell viselnie: sebészeti orr/szájmaszk vagy – ha rendelkezésre áll – FFP2 respirátor (az FFP2 respirátor alkalmazásánál prioritást élveznek a közvetlen betegellátásban dolgozók), védőszemüveg vagy arcvédő, kesztyű (egyszerhasználatos), védőruha vagy köpeny (hosszú ujjú, egyszerhasználatos, vízlepergető anyagú), műtős sapka (egyszerhasználatos).
– Aeroszol-képződéssel járó beavatkozások (pl. orr-garattörlet minta levétele, intubáció, légúti leszívás, bronchoscopia): Lehetőség szerint egy jól szellőző, külön kórteremben/vizsgáló helyiségben kell elvégezni a beavatkozást, a lehető legkevesebb közreműködővel. A beavatkozásban részt vevő dolgozóknak az alábbi védőfelszerelést kell viselniük: megfelelően illeszkedő FFP2/FFP3 respirátor, védőszemüveg vagy arcvédő (mindkettő használata javasolt a fokozott védelem érdekében), kesztyű (egyszerhasználatos), védőruha vagy köpeny (hosszú ujjú, egyszerhasználatos, vízlepergető anyagú), műtős sapka (egyszerhasználatos).
– A betegellátás során használt eszközök: Az ellátás során lehetőleg egyszerhasználatos eszközöket kell használni. A nem egyszerhasználatos eszközöket lehetőleg személyre szólóan kell alkalmazni és minden használat után fertőtleníteni szükséges.
– Az új koronavírus járvány, illetve a légúti megbetegedések az őszi-tavaszi időszakra jellemző gyakoribb előfordulása miatt az egészségügyi intézményekben a dolgozóknak és az ellátottaknak (ha ezt állapotuk lehetővé teszi), valamint az esetleges látogatóknak folyamatosan kötelező az orvosi maszkot, munkavédelmi maszkot, illetve textil vagy más anyagból készült maszkot olyan módon viselni, hogy az az orrot és a szájat folyamatosan elfedje. Az egészségügyi intézményben ápolt beteg az elhelyezésére szolgáló kórteremben nem köteles maszkot viselni.
3. Környezet- és eszközfertőtlenítés, textíliák kezelése, hulladékkezelés
– A kórteremben folyamatos környezetfertőtlenítés szükséges virucid hatású szerrel. Az ellátott személy távozását követően a kórteremben zárófertőtlenítést kell végezni. Amennyiben az ellátottnál a kórtermen kívül vizsgálatra vagy beavatkozásra kerül sor, a vizsgálóhely szellőztetése (csukott ajtó mellett) és a fertőtlenítő takarítása a vizsgálat/beavatkozás után a lehető leghamarabb történjen meg.
– A nem egyszerhasználatos eszközöket a gyártó előírása szerint kell fertőtleníteni/sterilizálni.
– Az ellátott személy szennyes textíliája a kórteremben, „fertőző” megjelölésű, lehetőség szerint olvadó zsákban gyűjtendő, a mosáskor az egészségügyben alkalmazott fertőtlenítő mosási eljárások alkalmazandók.
– Az egészségügyi fertőző (veszélyes) hulladék kezelését az erre vonatkozó szabályozásnak megfelelően kell biztosítani, illetve megvalósítani.
4. Egészségügyi dolgozók és a látogatók oktatása
A dolgozókat és a látogatókat oktatni kell a helyes kézhigiénére, a szükséges egyéni védőfelszerelés helyes használatára (különösen a védőeszközök felvételének és levételének helyes sorrendjére és módjára), a légzési higiénére és köhögési etikettre. Az oktatás az egészségügyi intézmény feladata.
II. Alapelvek az alapellátásban, a járóbeteg-ellátásban és ezen ellátási formák keretében működtetett ügyeleti ellátásra vonatkozóan
– Az egészségügyi szolgáltatónak ismernie kell a COVID-19 fertőzés klinikai tüneteit, lehetséges manifesztációit (enyhe, atípusos, súlyos stb.), rizikótényezőit, a járványügyi besorolást (gyanús, megerősített eset), az infekciókontroll óvó-védő rendszabályokat, az esetek járványügyi bejelentésének követelményeit, és a betegszállítására vonatkozó ajánlásokat. Valamint az egészségügyi szolgáltatónak ismernie kell a SARS-CoV-2 Ag gyorsteszt eredményének értékelését: pozitív eredmény igazolja a fertőzést, a negatív eredmény nem zárja ki a fertőzést, tehát PCR mintavétel szükséges.
– A váróhelyiségekben biztosítani kell, hogy a páciensek között legalább 1 méter távolság megtartható legyen. A váróhelyiségben ne legyenek újságok, magazinok, gyermekjátékok stb. Jó gyakorlatnak számít az alkohol tartalmú kézfertőtlenítőszer-adagoló kihelyezése a váróhelyiségbe (ennek beszerzéséről és feltöltéséről az egészségügyi szolgáltatónak kell gondoskodnia), hogy a páciensek és kísérőik érkezéskor és távozáskor kezet fertőtleníthessenek.
– Indokolt, hogy a légúti panaszokkal rendelkező és/vagy lázas beteg személyes megjelenés helyett először telefonon vegye fel a kapcsolatot a betegellátóval. A telefonos konzultáció során az anamnesztikus adatok és a jelen tünetek alapján tisztázandó, hogy felmerül-e COVID-19 fertőzés gyanúja.
– A légúti tünetekben szenvedő és/vagy lázas betegre – amennyiben egészségi állapota és életkora engedi (≥6 éves) – sebészi orr-szájmaszkot kell adni, és ellátása során minimum védőeszközként sebészi maszk viselése szükséges. A szükséges fizikális vizsgálaton kívül lehetőség szerint folyamatosan 1 méter távolságot kell tartani az ellátott személytől. A vizsgálóhelység lehetőség szerinti folyamatos szellőztetése indokolt.
– A gyanús, illetve megerősített COVID-19 fertőzött személyek ellátása esetén az egészségügyi dolgozónak az alábbi egyéni védőeszközökből álló védőfelszerelést kell viselnie: sebészi orr/szájmaszk vagy FFP2 respirátor (aeroszol-képződéssel járó beavatkozások során megfelelően illeszkedő FFP2/FFP3 respirátor), védőszemüveg vagy arcvédő, kesztyű (egyszerhasználatos), védőruha vagy hosszú ujjú köpeny. Az egyéni védőfelszerelés szakszerű felvétele előtt és szakszerű levétele után kézfertőtlenítést kell végezni.
– Megfelelő kézhigiénés gyakorlatot kell alkalmazni a „kézhigiéne öt momentuma” alapelvnek megfelelően, szigorúan betartva valamennyi beteg ellátása során.
– A légúti tünetekben szenvedő beteg ne használja a tömegközlekedést, hanem egyénileg, autóval legyen kórházba szállítva kórházi ellátás indokoltsága esetén, sebészi orr-szájmaszk viselése mellett, illetve szükség esetén mentővel történjen a szállítás.
– Környezet- és eszközfertőtlenítés (pl. betegvizsgáló asztal vagy szék, fonendoszkóp, lázmérő, egyéb többször használatos eszközök) szabályainak betartása szükséges a betegellátás során. A napi takarításra és a gyakran érintett felületek fertőtlenítésére fokozottan ügyelni kell.
– A páciensek otthonában történő vizsgálat esetén az orvosnak biztosítani kell maga számára az egyéni védőeszközöket és alkohol tartalmú kézfertőtlenítőszert, és gondoskodnia kell a keletkezett veszélyes hulladék szakszerű összegyűjtéséről és elhelyezéséről.
– Légúti fertőzés tüneteit mutató egészségügyi dolgozó nem vehet részt a közvetlen betegellátásban.
1. A fekvőbeteg-ellátást nyújtó intézmények felkészülése a COVID-19 fertőzésre gyanús és a megerősített COVID-19 fertőzött személyek ellátásával kapcsolatban szükséges infekciókontroll intézkedések megvalósítására
Az egészségügyi szolgáltatóknak a jelen ajánlás mellett az EMMI, az Országos Tisztifőorvos és az Egészségügyi Kollégium Szakmai Tagozatai által kiadott eljárásrendek vonatkozó rendelkezéseit is figyelembe kell venniük helyi eljárásrendjeikben és a betegellátási gyakorlatuk során.
A COVID-19 fertőzések terjedésének megakadályozása érdekében szükséges intézményi infekciókontroll intézkedések összehangolásáért az egészségügyi ellátók menedzsmentje felelős. A jelen ajánlás célja a megfelelő munkafolyamatok kialakítása és implementációja, a műszaki berendezések és egyéb rendszerek ellenőrzése és felkészítése, illetve a megfelelő eszközökkel és anyagokkal való ellátottság biztosítása során szem előtt tartandó alapelvek összefoglalása. A jelen ajánlás része egy ellenőrző lista fekvőbeteg-ellátó intézmények számára a COVID-19 fertőzöttek felvételére és ellátására való felkészülés támogatására.
A veszélyeztetett betegek fokozott védelme és a COVID-19 fertőzések egészségügyi intézményekben történő terjedésének megakadályozása érdekében olyan osztályokon, ahol csökkent védekezőképességű betegeket (pl. transzplantáltakat, krónikus vesebetegségben szenvedőket) látnak el vagy abban az esetben, ha a területen a COVID-19 közösségi terjedése zajlik, valamennyi egészségügyi intézményben javasolt az egészségügyi dolgozók számára a sebészi orr-szájmaszk általános viselése a rutin betegellátás során.
Az infekciókontroll-intézkedések hierarchiája
1. A COVID-19 fertőzésre gyanús esetek korai felismerése és jelentése
2. A jelentett esetek értékelése és besorolása (triázs)
3. Infekciókontroll intézkedések, úgymint:
– elkülönült folyamatok az egészségügyi ellátás során (COVID-19 fertőzésre gyanús vs. nem gyanús személyek ellátása, COVID-19 fertőzésre gyanús vs. megerősített COVID-19 fertőzöttek ellátása, tünetes vs. tünetmentes megerősített COVID-19 fertőzöttek ellátása), például:
= külön diagnosztizáló és a kezelő helyiségek kialakítása a COVID-19 fertőzésre gyanús személyek számára;
= a fertőzésre gyanús és a megerősített COVID-19 fertőzésben szenvedő személyek ellátásának térbeni és időbeni elkülönítése egymástól;
– a dolgozók, az ellátottak/ápoltak és az esetleges látogatók oktatása az alapvető (standard) és a terjedés alapú infekciókontroll óvintézkedésekre, különös tekintettel az egyéni védőeszközök használatára, valamint a kéz- és légúti higiénére;
– az alapvető (standard) infekciókontroll óvintézkedések alkalmazásának megerősítése és az alkalmazás ellenőrzése;
– a terjedés alapú infekciókontroll óvintézkedések gyors életbe léptetése;
– a látogatás korlátozása, összhangban az Országos Tisztifőorvos mindenkor hatályos intézkedéseivel;
– a tüneteket mutató dolgozókkal kapcsolatos eljárások;
– extra kapacitás biztosítása érdekében szükséges intézkedések megtétele.
A felkészültség ellenőrzése és a szükséges tervek elkészítése
– Az egészségügyi intézmény aktuális ellátási kapacitásainak felmérése szükséges. A COVID-19 járványt megelőzően és a járvány alatt az egészségügyi intézményeknek veszélyhelyzeti működési rendre kell felkészülniük, illetve arra átállniuk. Felmérendő, hogy az intézmény aktuális ellátási és infekciókontroll protokolljai az esetlegesen rendkívüli mértékben megnövekvő betegforgalom és ezzel egy időben az egészségügyi dolgozók esetleges megbetegedése miatti humán-erőforrás kiesés mellett a gyakorlatban milyen mértékig valósíthatóak meg, mely területeken indokoltak változtatások.
– A rendelkezésre álló humán erőforrások felmérése.
– A COVID-19 járvány ideje alatt szükséges és biztosítható műszaki, adminisztratív és humánerőforrás-követelmények rögzítése.
– Az intézményvezetés, a közvetlen betegellátásban dolgozók és a műszaki dolgozók együttműködése szükséges a betegek elkülönítése, valamint a megfelelő izolációs kórtermek, akár részlegek kialakítása érdekében. Azonosítani kell mindazokat a helyiségeket, amelyek a lehető legkevesebb beavatkozással átalakíthatók az alábbi célokra:
= Amennyiben megoldható, ki kell alakítani a COVID-19 fertőzésre gyanús, illetve a valószínűsített és megerősített COVID-19 fertőzöttek ellátására specializált izolációs részleget. Ez magába foglal egy megfigyelő kórtermet, elkülönítőket és egy elkülönített intenzív osztályt. Az izolált betegosztályokra való belépést szigorúan korlátozni kell.
= A COVID-19 fertőzésre gyanús pácienseket, amennyiben megoldható, egyágyas kórtermekben kell elkülöníteni.
= A tünetes, megerősített COVID-19 fertőzöttek egy kórteremben történő elhelyezése (kohorsz izolációja) megengedett, de az ágyak egymástól való távolsága legalább 1,5 méter legyen.
= Tünetmentes, megerősített COVID-19 fertőzött személy ne legyen egy kórteremben elhelyezve tünetes, megerősített COVID-19 fertőzött beteggel.
= Az intenzív ellátást nem igénylő betegek izolációs kórtermeinek ideálisan komfortosnak kell lenniük (rendelkezniük kell saját fürdővel és WC-vel), és a speciális eszközöket igénylő vizsgálatokat, illetve beavatkozásokat leszámítva a betegek minden tevékenységét a kórterem területére kell korlátozni.
= Az intenzív osztályon speciális eljárásrendek lehetnek érvényesek (pl. az aeroszol-képződéssel járó beavatkozások gyakorisága miatt folyamatos egyéni védőeszköz használat adott műszak során).
2. A COVID-19 fertőzésre gyanús, valamint a valószínűsített és megerősített COVID-19 fertőzött személyek elkülönítése fekvőbeteg-ellátást nyújtó intézményekben
– A páciensre haladéktalanul sebészi orr-szájmaszkot kell adni, amennyiben ezt állapota és életkora (≥6 éves) megengedi.
– A pácienst haladéktalanul el kell különíteni: lehetőleg jól szellőző, lehetőleg komfortos, külön (egyágyas) kórteremben kell elhelyezni.
– Amennyiben nem áll rendelkezésre külön kórterem, a tünetes, megerősített COVID-19 fertőzöttek kohorsz izolációja is lehetséges, de az ágyak egymástól való távolsága legalább 1,5 méter legyen.
– A COVID-19 fertőzésre gyanús személy ne legyen valószínűsített vagy megerősített COVID-19 fertőzött személlyel azonos kórterembe elkülönítve.
– Amennyiben az egészségügyi intézménybe, pl. megerősített COVID-19 esettel való szoros kontaktus okán járványügyi zárlat céljából került személy tünetmentes, de az elvégzett laboratóriumi vizsgálat alapján új koronavírussal fertőzöttnek bizonyul, az ilyen személy ne legyen tünetekkel rendelkező, gyanús vagy megerősített COVID-19 fertőzöttel azonos kórterembe elkülönítve.
– A valószínűsített, illetve megerősített COVID-19 fertőzötteket negatív (a környezeténél alacsonyabb) nyomású kórteremben kell elhelyezni, ha erre biztosítottak a lehetőségek.
– A kórterem ajtaját csukva kell tartani.
– Amennyiben a humán erőforrás-kapacitás megengedi, a COVID-19 fertőzésre gyanús, valamint a valószínűsített és megerősített COVID-19 fertőzöttek ellátását külön-külön kijelölt személyzet végezze.
3. A COVID-19 fertőzésre gyanús, valamint a valószínűsített és megerősített COVID-19 fertőzött személyek ellátása során alkalmazandó infekciókontroll óvintézkedések fekvőbeteg-ellátást nyújtó intézményekben
3.1. Egyéni védőeszközök alkalmazása
– Az elkülönítő kórteremben, illetve a beteget érintő bármely ellátás során az egészségügyi dolgozóknak, valamint a takarításban, fertőtlenítésben és hulladékkezelésben részt vevő dolgozóknak, a betegszállításban részt vevő dolgozóknak az alábbi, szakszerűen felvett, megfelelően illeszkedő egyéni védőeszközökből álló védőfelszerelést kell viselnie:
= sebészeti orr-szájmaszk vagy, ha rendelkezésre áll, akkor FFP2 respirátor,
= védőszemüveg vagy arcvédő,
= kesztyű (egyszerhasználatos),
= védőruha vagy köpeny (hosszú ujjú, egyszerhasználatos, vízlepergető anyagú)
= sebészi műtős sapka (egyszer használatos).
– Amennyiben respirátor csak korlátozottan áll rendelkezésre, akkor rangsorolni kell, hogy mely beavatkozásoknál alkalmazzák (lásd még a priorizációra vonatkozó fejezetet). Legfontosabb az aeroszol-képződéssel járó beavatkozásoknál (pl. orr- és garattörlet minta vétele, légúti váladék leszívása stb.) a COVID-19 fertőzésre gyanús és a valószínűsített vagy megerősített COVID-19 fertőzöttek ellátásakor a dolgozónak lehetőség szerint mindig FFP2/FFP3 légzésvédőt kell viselnie. Respirátor alkalmazása szempontjából magas prioritásúnak számít a tünetes, megerősített COVID-19 fertőzött beteg közvetlen ellátása. Légzésvédő hiánya esetén az egészségügyi dolgozóknak a rendelkezésre álló lehető legmagasabb szűrőfokozattal rendelkező maszkot szükséges viselnie, amelynek lehetőleg magas vagy közepes szintű fröccsenésálló tulajdonsággal kell rendelkeznie. Respirátor korlátozott elérhetősége esetén a takarító személyzetnek, a hulladékot kezelő személyzetnek, és a betegszállítóknak sebészi maszkot ajánlott viselnie, a többi védőeszköz mellett (kesztyű, védőszemüveg/ arcvédő, köpeny/védőruha, műtős sapka). A védőszemüvegnek illeszkedés szempontjából kompatibilisnek kell lennie az alkalmazott respirátorral, illetve maszkkal.
– Fröccsenéssel, illetve aeroszol-képződéssel járó beavatkozásoknál az egészségügyi dolgozó arcának (szemének, orrának, szájának) fokozott védelme érdekében javasolt a védőszemüveg és az arcvédő egyidejű viselése az FFP2/3 respirátor, a kesztyű, a köpeny/védőruha és a műtős sapka mellett (lásd még alább: „Aeroszol-képződéssel járó beavatkozások”).
– A hosszú ujjú, egyszerhasználatos, vízlepergető anyagú védőruhának vagy köpenynek nem kell sterilnek lennie. Ez alól kivétel, ha steril környezetben kell viselni azt, pl. műtőben. Ha vízlepergető anyagú védőruha vagy köpeny nem elérhető, akkor egyszerhasználatos műanyag kötény is viselhető a nem-vízlepergető anyagú védőruha vagy köpeny felett. Valamennyi védőeszköz esetében fontos a megfelelő méret/illeszkedés, mivel nem megfelelő illeszkedés esetén az eszköz viselése nem nyújt védelmet.
– Az egyéni védőeszközök szakszerű felvétele előtt és szakszerű levétele után kézfertőtlenítést kell végezni.
3.2. Alapvető (standard) és terjedés alapú infekciókontroll óvintézkedések alkalmazása
– Szigorúan be kell tartani az alapvető (standard) óvintézkedések (1. táblázat) mellett a cseppfertőzéssel, a légúti terjedéssel, valamint a közvetlen vagy közvetett kontaktussal terjedő fertőzések megelőzésére vonatkozó óvintézkedéseket (2. táblázat). [Felhívjuk a figyelmet arra, hogy az alapvető (standard) óvintézkedésekben foglalt fertőzés-megelőzési előírásokat minden beteg ellátása esetében be kell tartani.]
– A kézhigiénés szabályok betartása mellett az egészségügyi dolgozóknak bármely légúti fertőzés tüneteit mutató beteg ellátása esetén sebészi orr-szájmaszkot kell viselnie, függetlenül attól, hogy felmerül-e a COVID-19 fertőzés gyanúja. A légúti fertőzés tüneteit mutató betegre sebészi orr-szájmaszkot kell adni, amennyiben ezt egészségi állapota és életkora (≥ 6 éves) megengedi.
– A fent hivatkozott infekciókontroll óvintézkedések közül kiemelendők az alábbi pontok.
Egyéni védőeszköz használat
A megfelelő védőeszköz-használat kiemelten fontos, részletes instrukciók az erre vonatkozó részben találhatók.
Megfelelő kézhigiéné
– A megfelelő kézhigiénés szabályokat szigorúan betartva kell alkalmazni valamennyi beteg ellátása során (védőkesztyű használatától függetlenül)
1. a beteg érintése előtt,
2. aszeptikus beavatkozás előtt,
3. a vérrel vagy testváladékkal való expozíció után,
4. a beteg érintése után,
5. a beteg környezetének érintése után,
6. kontaminálódott eszközök, tárgyak, műszerek érintése, kezelése után,
– kézfertőtlenítést kell végezni a védőeszközök felvétele előtt és a védőeszközök levételét követően,
– higiénés kézfertőtlenítésre (alkoholos bedörzsölés), illetve fertőtlenítő kézmosásra (fertőtlenítő szappanos kézmosás) fali, mobil adagolóból kijuttatott, ún. széles hatásspektrumú (baktericid, fungicid, virucid hatással rendelkező), hazánkban engedélyezett fertőtlenítőszert vagy fertőtlenítő hatású folyékony szappant kell alkalmazni,
– mind a kézmosást, mind az alkoholos kézbedörzsölést a megfelelő technikával és behatási időn át kell elvégezni. Kézmosás ajánlott időtartama: kb. 40–60 másodperc, kézbedörzsölés ajánlott időtartama: 20–30 másodperc,
– előnyben kell részesíteni a betegellátási pontoknál elhelyezett (ún. mobil) adagolókból kijuttatható, alkohol alapú kézfertőtlenítő szereket (ún. alkoholos kézbedörzsölő készítményeket),
– a kézfertőtlenítés (elsősorban alkoholos kézbedörzsölés) lehetőségét javasolt minden betegellátási ponton biztosítani,
– a védőruha felvétele előtt, illetve a megfelelő kézhigiénés gyakorlat biztosíthatóságához az alábbi feltételeknek is teljesülniük kell:
= a dolgozó ékszert, műkörmöt, épített körmöt, körömlakkot nem viselhet,
= a kézen lévő esetleges sérüléseket vízálló kötéssel le kell fedni.
Aeroszol-képződéssel járó beavatkozások
– Az aeroszol-képződéssel járó beavatkozásokat lehetőség szerint egy jól szellőző, külön kórteremben/vizsgáló helyiségben kell végezni. A beavatkozásban a lehető legkevesebb személy vegyen részt.
– Az aeroszol-képződéssel járó beavatkozások során (pl. orr/garattörlet minta vételezése, intubáció, légúti leszívás, bronchoscopia) a légúti izoláció szabályait kell betartani, és megfelelően illeszkedő FFP2/3 respirátort kell alkalmazni védőszemüveg és arcvédő, kesztyű (egyszer használatos), védőruha vagy köpeny alkalmazása mellett. Az egyéni védőfelszerelés szakszerű felvétele előtt és szakszerű levétele után kézfertőtlenítést kell végezni.
– Aeroszol-képződéssel vagy annak lehetőségével járó beavatkozások lehetnek az alábbiak (gyakoribb példák):
= légúti váladék feloldódását segítő eljárások, a beteg köhögtetése,
= magas áramlású nazális oxigénterápia (HFNO),
= párásítás (légzés terápiás eszközök),
= intubálás, extubálás, és azzal összefüggő tevékenységek,
= tracheotomia / tracheostoma kialakítás és azzal összefüggő tevékenységek,
= kézi lélegeztetés,
= légúti váladék leszívása (nyílt rendszeren keresztül),
= bronchoszkopizálás,
= felső pánendoszkópia,
= sebészeti, fogászati beavatkozások és boncolás*, melyek során magas fordulatszámú eszközöket alkalmaznak (pl. fogászati fúró, fűrész) (*A COVID-19 járványügyi helyzet miatt jelenleg csak a törvényszéki boncolások engedélyezettek.),
= nem invazív lélegeztetés (NIV), pl. folyamatos pozitív nyomású lélegeztetés (CPAP), kétszintű pozitív nyomású lélegeztetés (BiPAP),
= magas frekvenciájú oszcillációs vagy jet lélegeztetés (HFOV, HFJV),
= újraélesztés.
– Azok az eljárások/eszközök, amelyek alkalmazása során aeroszol képződik, de nem a beteg légúti váladékából, általában véve nem jelentenek jelentős fertőzési kockázatot, ugyanakkor ezeknél is fokozott óvatossággal kell eljárni. Az ilyen eljárások közé tartozik például a gyógyszer alkalmazás nebulizer eszközön keresztül vagy párásított oxigénmaszkon keresztüli adása. Az egészségügyi dolgozóknak fokozottan kell figyelniük a megfelelő kézhigiénés gyakorlatra is, amikor segítenek a betegnek a nebulizer eszköz vagy oxigénmaszk eltávolításánál.
Elkülönítő kórterembe lépő személyek számának korlátozása
A kórterembe csak a betegellátásban részt vevő egészségügyi dolgozók léphetnek be, az egyéb kórházi dolgozók (ideértve a takarítókat is) számát korlátozni kell és valamennyi, az ellátásban részt vevő személyt regisztrálni szükséges.
Betegellátási eszközök
A betegellátás során lehetőleg egyszer használatos eszközöket kell használni. A nem egyszer használatos eszközöket lehetőleg személyre szólóan kell alkalmazni, és a gyártó előírása szerint kell fertőtleníteni/sterilizálni (részletesen lásd vonatkozó fejezetet).
Környezet fertőtlenítése
A kórteremben folyamatos környezet fertőtlenítés szükséges virucid hatástartamú szerrel. Az ellátott személy távozását követően a kórteremben zárófertőtlenítést kell végezni (részletesen lásd vonatkozó fejezetet).
Textíliák kezelése
Az ellátott személy textíliája a kórteremben, „fertőző” megjelölésű, lehetőség szerint olvadó zsákban gyűjtendő. A szennyes textília számolása nem megengedett. A textíliák mosása során az egészségügyben alkalmazott fertőtlenítő mosási eljárások alkalmazandók (részletesen lásd vonatkozó fejezetet).
Az elkülönítő kórterem elhagyása, a páciens vizsgálatra szállítása vagy áthelyezése
– A COVID-19 fertőzésre gyanús, illetve a valószínűsített vagy megerősített COVID-19 fertőzött személy indokolatlanul nem hagyhatja el az elkülönítő kórtermet.
– A pácienst a kórteremből csak abban az esetben szabad vizsgálatra elszállítani, ha mobil diagnosztikus eszköz nem áll rendelkezésre.
– A kórterem indokolt elhagyása (vizsgálatra, más intézménybe szállítása stb.) esetén gondoskodni kell arról, hogy a páciens sebészi orr-szájmaszkot viseljen (amennyiben egészségi állapota és életkora – legalább 6 éves – ezt megengedi). A betegszállító személyzet számára is kötelező a védőeszközök alkalmazása és a megfelelő kézhigiénés gyakorlat. A vizsgálatot végző osztállyal/részleggel előzetesen egyeztetni kell: a vizsgálatra úgy kerüljön sor, hogy a vizsgálóhely fertőtlenítő takarítása a vizsgálat után a lehető leghamarabb megtörténhessen.
– A diagnosztikus helységben két beteg között a berendezések, eszközök virucid szerrel való fertőtlenítése szükséges. Rendelkezésre állnak gyors hatású (5 perc) fertőtlenítők. A behatási időt minden esetben meg kell várni. A levegő fertőtlenítése nem szükséges. Szellőztethető helységben szellőztetés javasolt.
– Amennyiben a pácienst más intézménybe kell szállítani, az Országos Mentőszolgálat a saját intézkedési tervében leírtak szerint jár el a COVID-19 fertőzésre gyanús, valószínűsített vagy megerősített COVID-19 fertőzött személyek szállításakor.
Látogatás
Az elkülönített páciens csak a legindokoltabb esetben és korlátozott módon látogatható (pl. beteg gyermeket szülei), az intézmény eseti elbírálása alapján. A látogatók előzetes regisztráció és megfelelő felkészítés után léphetnek a kórterembe. A felkészítés során a látogatókat meg kell tanítani a védőeszközök megfelelő használatára és a helyes kézfertőtlenítési gyakorlatra. A védőeszköz-használatot ellenőrizni kell. Monitorozni kell, hogy a páciensnél történt legutóbbi látogatást követő 14 napon belül a látogatónál kialakult-e az új koronavírus megbetegedésre jellemző tünet.
1. táblázat: Az alapvető (standard) óvintézkedések összefoglalása
| VALAMENNYI BETEG ELLÁTÁSA SORÁN ALKALMAZANDÓ (függetlenül attól, hogy a betegnél fennáll-e fertőzés vagy annak gyanúja) | ||
| MEGFELELŐ KÉZHIGIÉNÉ | Megfelelő kézhigiénés gyakorlat alkalmazása a „kézhigiéné öt momentuma” elv alapján, így kézfertőtlenítés o a beteg érintése előtt o aszeptikus beavatkozás előtt o a vérrel vagy testváladékkal való expozíció után o a beteg érintése után o a beteg környezetének érintése után | |
| VÉDŐESZKÖZÖK | Egyéni védőeszközök (kesztyű, védőköpeny, szükség szerint pl. fröccsenés veszélyekor maszk, szemüveg, arcvédő) alkalmazása, ha előrelátható vérrel vagy testváladékkal való érintkezés a beteg ellátása során | |
| BIZTONSÁGOS INJEKCIÓZÁS | Biztonságos injekciózási gyakorlat, aszeptikus technika alkalmazása a parenterális gyógyszerelésnél és táplálásnál. | |
| KÖRNYEZET FERTŐTLENÍTÉSE | A környezet rutinszerű tisztán tartása és fertőtlenítése különösen a gyakran érintett felületeken és a beteg közvetlen környezetében | |
| ESZKÖZÖK FERTŐTLENÍTÉSE, STERILIZÁLÁSA | A beteg ellátása során alkalmazott többször használatos eszközök a gyártó előírása szerinti fertőtlenítése és sterilizálása | |
| KÖHÖGÉSI ETIKETT | Légzési higiéné és köhögési etikett betartása és betartatása a betegekkel és a látogatókkal is | |
| HULLADÉK- ÉS TEXTÍLIA KEZELÉS | A betegellátás során keletkezett (veszélyes) hulladék és a használt textíliák biztonságos elhelyezése és elszállítása | |
| BETEGELHELYEZÉSE | Azt a beteget, aki fertőzési kockázatot jelent más betegekre (pl. sebváladékozás, drenált seb. inkontinencia, vérzés) lehetőleg egyágyas, komfortos kórteremben kell elhelyezni Ha erre nincs mód, akkor az elhelyezést a fertőzési kockázatok minimalizálását szem előtt tartva kell megoldani. | |
| A KESZTYŰ HASZNÁLATA NEM VÁLTJA KI A KÉZFERTÖTLENÍTÉST! KESZTYŰ FELVÉTELE ELŐTT ÉS LEVÉTELE UTÁN IS KEZET KELL FERTŐTLENÍTENI! | ||
2. táblázat: A fertőzések lehetséges terjedési módján alapuló óvintézkedések összefoglalása
[az alapvető (standard) óvintézkedések kiegészítéseként, illetve annak egyes elemeinek szigorításaként alkalmazva]
| KÖZVETLEN VAGY KÖZVETETT ÉRINTKEZÉS RÉVÉN TERJEDŐ FERTŐZÉSEK ELLENI ÓVÓVÉDŐ RENDSZABÁLYOK Azon betegek ellátása során kell alkalmazni, akik közvetlen vagy közvetett kontaktussal terjedő kórokozóval fertőzöttek vagy ilyen fertőzésre gyanúsak (pl. S. aureus, E. faecalis. C. difficile). | ||
| BETEG ELHELYEZÉSE | A beteg elkülönítése egyágyas, komfortos kórteremben (ha erre nincs mód, akkor az elhelyezést a fertőzési kockázatok minimalizálását szem előtt tartva kell megoldani) | |
| EGYÉNI VÉDŐESZKÖZÖK | Kesztyű és védőköpeny felvétele kötelező a kórterembe való belépéskor a beteg, a beteg környezetének vagy a betegnél alkalmazott eszköz érintése előtt; kesztyű és köpeny levétele a betegzóna elhagyásakor. | |
| BETEG SZÁLLÍTÁSA | A beteg szállítása csak terápiás/gyógyászati célból történjen. Amennyiben a beteget szállítják, a beteg fertőzött/kolonizált testfelületét le kell takarni A szállítás előtt a beteg szállításában résztvevőknek tiszta védőeszközöket kell felvenniük, a szállítás után a kontaminálódott védőeszközöket le kell venniük, és kézfertőtlenítést kell végezniük. | |
| BETEGELLÁTÁSI ESZKÖZÖK | A beteg ellátásánál lehetőleg egyszerhasználatos vagy személyre szóló, többször használatos eszközök alkalmazása indokolt. | |
| CSEPPFERTŐZÉS ELLENI ÓVÓ-VÉDŐ RENDSZABÁLYOK Azon betegeknél kell alkalmazni, akik köhögés, tüsszentés, beszéd során képződő nyál- vagy légúti cseppek útján terjedő kórokozóval fertőzöttek vagy ilyen fertőzésre gyanúsak (pl. influenza. RSV). | ||
| BETEG ELHELYEZÉSE | A beteg elkülönítése egyágyas, komfortos kórteremben (ha erre nincs mód, akkor az elhelyezést a fertőzési kockázatok minimalizálását szem előtt tartva kell megoldani) | |
| EGYÉNI VÉDŐESZKÖZÖK | Sebészi maszk felvétele kötelező a kórterembe való belépéskor. Új koronavírus fertőzés, MERS, SARS, madárinfluenza, pandémiás influenza gyanúja vagy igazolt megbetegedés esetén a légúti terjedésre vonatkozó rendszabályok betartása szükséges a fokozott védelem céljából. | |
| BETEG SZÁLLÍTÁSA | A beteg szállítása csak terápiás/gyógyászati célból történjen. Amennyiben a beteget szállítják, a betegnek sebészi maszkot kell viselnie és be kell tartania a köhögési etikettet. | |
| LÉGÚTI TERJEDÉS ELLENI ÓVÓ-VÉDŐ RENDSZABÁLYOK Azon betegeknél kell alkalmazni, akik légúti partikulumok. aeroszol útján terjedő kórokozóval fertőzöttek vagy ilyen fertőzésre gyanúsak (pl. kanyaró. M. tuberculosis). | ||
| BETEG ELHELYEZÉSE | A beteg elkülönítése légúti izolációs kórteremben. A kórterem légnyomását naponta ellenőrizni kell. A kórterem ajtaját csukva kell tartani. Ha légúti izolációs kórterem nem áll rendelkezésre, a beteget olyan intézménybe kell szállítani, ahol ez biztosított. Járvány esetén kijelölt kórteremben-kórtermekben is lehetséges a fertőzött betegek elkülönítése. Ekkor kohorsz elkülönítés is alkalmazható. | |
| EGYÉNI VÉDŐESZKÖZÖK | Megfelelően illeszkedő FFP2 vagy FFP3 respirátor felvétele kötelező a kórterembe való belépéskor. Aeroszol képződéssel járó beavatkozásoknál (pl. intubálás. légutak leszívása) FFP3 respirátort kell viselni. | |
| BETEG SZÁLLÍTÁSA | A beteg szállítása csak terápiás/gyógyászati célból történjen. Amennyiben a beteget szállítják, a betegnek sebészi maszkot kell viselnie és be kell tartania a köhögési etikettet. | |
4. Infekciókontroll alapelvek az alapellátásban, a járóbeteg-ellátásban és ezen ellátási formák keretében működtetett ügyeleti ellátásra vonatkozóan
– Az egészségügyi szolgáltatónak ismernie kell a COVID-19 fertőzés klinikai tüneteit, lehetséges manifesztációit (enyhe, atípusos, súlyos stb.), rizikótényezőit, a járványügyi besorolást (gyanús, valószínűsített, megerősített eset), az infekciókontroll óvó-védő rendszabályokat, az esetek járványügyi bejelentésének követelményeit és a betegszállítására vonatkozó ajánlásokat.
– A váróhelyiségekben biztosítani kell, hogy a páciensek között legalább 1 méter távolság megtartható legyen. A váróhelyiségben ne legyenek újságok, magazinok, gyermekjátékok stb. Jó gyakorlatnak számít az alkohol tartalmú kézfertőtlenítőszer-adagoló kihelyezése a váróhelyiségbe (ennek beszerzéséről és feltöltéséről az egészségügyi szolgáltatónak kell gondoskodnia), hogy a páciensek és kísérőik érkezéskor és távozáskor kezet fertőtleníthessenek.
– Indokolt, hogy a légúti panaszokkal rendelkező és/vagy lázas beteg személyes megjelenés helyett először telefonon vegye fel a kapcsolatot a betegellátóval. A telefonos konzultáció során az anamnesztikus adatok és a jelen tünetek alapján tisztázandó, hogy felmerül-e COVID-19 fertőzés gyanúja.
– A légúti tünetekben szenvedő és/vagy lázas betegre – amennyiben egészségi állapota és életkora engedi (≥6 éves) – sebészi orr-szájmaszkot kell adni, és ellátása során minimum védőeszközként sebészi maszk viselése szükséges. A szükséges fizikális vizsgálaton kívül lehetőség szerint folyamatosan 1 méter távolságot kell tartani az ellátott személytől. A vizsgálóhelység lehetőség szerinti folyamatos szellőztetése indokolt.
– A gyanús (kivizsgálás alatt álló), valószínűsített, illetve megerősített COVID-19 fertőzött személyek ellátása esetén az egészségügyi dolgozónak az alábbi egyéni védőeszközökből álló védőfelszerelést kell viselnie: sebészi orr/szájmaszk vagy FFP2 respirátor (aeroszol-képződéssel járó beavatkozások során megfelelően illeszkedő FFP2/FFP3 respirátor), védőszemüveg vagy arcvédő, kesztyű (egyszer használatos), védőruha vagy hosszú ujjú köpeny. Az egyéni védőfelszerelés szakszerű felvétele előtt és szakszerű levétele után kézfertőtlenítést kell végezni.
– Megfelelő kézhigiénés gyakorlatot kell alkalmazni a „kézhigiéne öt momentuma” alapelvnek megfelelően, szigorúan betartva valamennyi beteg ellátása során.
– A légúti tünetekben szenvedő beteg ne használja a tömegközlekedést, hanem egyénileg, autóval legyen kórházba szállítva kórházi ellátás indokoltsága esetén, sebészi orr-szájmaszk viselése mellett, illetve szükség esetén mentővel történjen a szállítás.
– Környezet- és eszközfertőtlenítés (pl. betegvizsgáló asztal vagy szék, fonendoszkóp, lázmérő, egyéb többször használatos eszközök) szabályainak betartása szükséges a betegellátás során. A napi takarításra és a gyakran érintett felületek fertőtlenítésére fokozottan ügyelni kell.
– A páciensek otthonában történő vizsgálat esetén az orvosnak biztosítani kell maga számára az egyéni védőeszközöket és alkohol tartalmú kézfertőtlenítőszert, és gondoskodnia kell a keletkezett veszélyes hulladék szakszerű összegyűjtéséről és elhelyezéséről.
– Légúti fertőzés tüneteit mutató egészségügyi dolgozó nem vehet részt a közvetlen betegellátásban.
5. További részletes ajánlások az intézményi protokollok, helyi eljárásrendek összeállításához
5.1. Egyéni védőeszközök felvétele és levétele
Az egyéni védőeszközök felvételének szabályai
– Az egyéni védőeszközök felvétele előtt kézfertőtlenítés szükséges.
– Elsőként a védőruhát kell felvenni. Amennyiben a védőruha hátulról záródik, az egészségügyi dolgozóknak segíteniük kell egymásnak a begombolásnál/megkötésnél.
– A védőruha felvétele után a respirátort kell felvenni. A respirátor felvétele után a gyártó útmutatásának megfelelő illeszkedési próbát kell végezni. Az orr résznél a formálható merevítővel a respirátort az orra kell illeszteni, majd meghúzni a pántokat úgy, hogy szoros, de még kényelmes legyen. Ha másképp nem sikerül kényelmesen felvenni, a pántokat keresztbe lehet kapcsolni, kivéve, ha ezt a gyártó a termék használati utasításában nem ajánlja.
– Amennyiben respirátor helyett sebészi orr-szájmaszk kerül használatra, ennek a pontos illeszkedését is biztosítani kell az orrnál a formálható merevítő segítségével.
– A respirátor/sebészi orr-szájmaszk felvétele után kell felvenni a védőszemüveget. A védőszemüveget a respirátor/sebészi orr-szájmaszk pántjai fölé kell felhúzni, ügyelve arra, hogy a rugalmas textilpánt szorosan, de ne kényelmetlenül tartson. Amennyiben a fülekre támaszkodó keretes védőszemüveg kerül alkalmazásra, biztosítani kell annak a pontos beállítását és illeszkedését is.
– A védőszemüveg felvétele után kell felvenni a kesztyűket. A kesztyűk szárának a csukló fölé kell érnie. Amennyiben az egészségügyi dolgozó allergiás a latex kesztyűkre, más anyagú, pl. nitriles kesztyűt kell biztosítani.
Az egyéni védőeszközök levételének szabályai
– Elsőként a kesztyűket kell levenni. Ennek lépései a következők:
1. Amennyiben a kesztyű jelentősen szennyeződött, alkoholos kézfertőtlenítőszerrel kezet kell fertőtleníteni a kesztyűk levétele előtt is,
2. egyik kézzel meg kell fogni a másik kézen lévő kesztyű peremét, és kifeszíteni azt a tenyér és a csukló közé,
3. a kesztyűt le kell húzni a csuklóról, egészen addig, amíg a tenyér-rész kifordul, és a kesztyű már csak az ujjakat borítja,
4. a kifordított kesztyűs kézzel ki kell feszíteni a másik kézen lévő kesztyű peremét a tenyér és a csukló közé,
5. az előbbivel megegyező módon le kell húzni a kesztyűt a másik kézről is, addig, amíg a tenyér-rész kifordul, és a kesztyű már csak az ujjakat borítja,
6. a félig levett kesztyűket ezután egymás után teljesen le kell húzni, úgy, hogy mindkét esetben (először kesztyűs, majd már szabad kézzel) csak a lehúzandó kesztyű belső oldalát szabad megfogni,
7. a levett kesztyűket fertőző-veszélyes hulladékgyűjtőbe kell dobni,
8. a kesztyűk levétele után kezet kell fertőtleníteni, majd új, tiszta kesztyűket felvenni a további lépésekhez.
– Az új, tiszta pár kesztyűben kell levenni először a védőruhát. Amennyiben a védőruha hátulról záródik, az egészségügyi dolgozóknak segíteniük kell egymásnak a kigombolásnál/kioldásánál. A segítséget nyújtó egészségügyi dolgozónak kesztyűt és sebészti orr-szájmaszkot kell viselnie, amelyeket a művelet után le kell venni. Miután levette a kesztyűket, a segítséget nyújtó személynek alkoholos kézfertőtlenítőszerrel kézfertőtlenítést kell végeznie. Miután a védőruhát kigombolták/kioldották, a védőruhát hordó egészségügyi dolgozónak meg kell fogni annak hátsó oldalát, és onnan kezdve levenni azt, ügyelve arra, hogy az elülső, kontaminálódott felület belülre kerüljön.
– A védőruha levétele után az egyszer használatos védőruhákat a fertőző-veszélyes hulladék gyűjtőedényébe, a többször használatosakat pedig a fertőtlenítésre váró eszközök gyűjtőedényébe kell helyezni.
– A védőruha után a védőszemüveget kell levenni. Az egyszer használatos védőszemüvegeket a fertőző-veszélyes hulladék gyűjtőedényébe, a többször használatosakat pedig a fertőtlenítésre váró eszközök gyűjtőedényébe kell helyezni. A védőszemüveget a rugalmas textilpánt belső oldalánál fogva, a fejtől eltartva kell levenni. El kell kerülni a védőszemüveg elülső oldalának érintését. A fülekre támaszkodó keretes védőszemüveget a keret sarkainál fogva kell levenni.
– A védőszemüveg után kell levenni a respirátort. Ehhez az ujjakat a fej hátuljánál a respirátor pántjai alá kell helyezni, majd a respirátort a fejtől eltartva kell levenni. A levétel alatt a respirátort nem, csak a pántjait szabad a kesztyűs kézzel megérinteni.
– Utoljára kell levenni a második pár kesztyűt. A kesztyűk levételénél a fent leírt lejárást kell követni. A kesztyűk levétele után mindenképpen, de szükség esetén előtte is kezet kell fertőtleníteni.
5.2. Környezet takarítása és fertőtlenítése
– A környezet folyamatos és zárófertőtlenítése szükséges virucid hatású szerrel. A koronavírus lipidburokkal rendelkezik, ezért a legtöbb egyfázisú tisztító-, fertőtlenítőszer hatásos ellene.
– A betegellátó intézmény teljes területén naponta minimálisan kétszer fertőtlenítő takarítást kell végezni.
– A vizes egységekben minimálisan a napi háromszori fertőtlenítő takarítás javasolt.
– A közti időben biztosítani kell a készenléti takarítást, valamint az ügyeleti takarítást.
– A fertőtlenítő takarítás általános alapelve, hogy a fertőtlenítő takarításhoz csak virucid hatásspektrumú készítmény alkalmazható, azon belül is lehetőség szerint a nagy kiterjedésű klórálló felületeken Na-hipoklorit tartalmú készítményt kell alkalmazni.
– A betegellátó intézmények vizes egységeinek fertőtlenítő takarításához, mind a berendezési-, felszerelési tárgyak fertőtlenítő takarításához, mind a fal- és padlóburkolatok fertőtlenítéséhez Na-hipoklorit tartalmú készítmények alkalmazása javasolt.
– A WC, váladékgyűjtők fertőtlenítéséhez 5000 ppm aktív klórtartalmú készítmény kell alkalmazni.
– A padló és falburkolatok és berendezési tárgyak fertőtlenítéséhez 1000 ppm aktív klórtartalmú készítmény alkalmazása javasolt.
– Betegszobák, kezelők, folyosók fertőtlenítő takarítását a padló és mosható falburkolatokat 1000 ppm aktív klórtartalmú fertőtlenítőszerrel kell kezelni.
– Az ajtókilincseket, fogantyúkat, kapaszkodókat, korlátokat, villanykapcsolókat, éjjeliszekrényeket stb. úgynevezett gyors fertőtlenítőszerrel, alkoholbázisú, virucid hatású készítményekkel kell fertőtleníteni. Ezek fertőtlenítését naponta több alkalommal is el kell végezni.
5.3. Felület- és eszközfertőtlenítés
A koronavírus lipidburokkal rendelkezik, ezért a legtöbb egyfázisú tisztító-, fertőtlenítőszer hatásos ellene.
Felületek fertőtlenítése
– A környezet folyamatos és zárófertőtlenítése szükséges virucid hatású szerrel.
– Naponta minimálisan kétszer kell fertőtlenítő takarítást végezni.
– A vizes egységekben minimálisan a napi háromszori fertőtlenítő takarítás javasolt.
– A közti időben biztosítani kell a készenléti takarítást, valamint az ügyeleti takarítást.
– A fertőtlenítő takarítás általános alapelve, hogy a fertőtlenítő takarításhoz csak virucid hatásspektrumú készítmény alkalmazható, azon belül is lehetőség szerint a nagy kiterjedésű klórálló felületeken Na-hipoklorit tartalmú készítményt kell alkalmazni.
– A betegellátó intézmények vizes egységeinek fertőtlenítő takarításához, mind a berendezési-, felszerelési tárgyak fertőtlenítő takarításához, mind a fal- és padlóburkolatok fertőtlenítéséhez Na-hipoklorit tartalmú készítmények alkalmazása javasolt.
– A WC-k és a váladékgyűjtők (pl. vizeletgyűjtő, ágytál, motoros szívó tartálya, vesetál) fertőtlenítéséhez 5000 ppm aktív klórtartalmú készítményt kell alkalmazni.
– A padló és falburkolatok és berendezési tárgyak fertőtlenítéséhez 1000 ppm aktív klórtartalmú készítmény alkalmazása javasolt.
– Betegszobák, kezelők, folyosók fertőtlenítő takarítását a padló és mosható falburkolatokat 1000 ppm aktív klórtartalmú fertőtlenítőszerrel kell kezelni.
– Az ajtókilincseket, fogantyúkat, kapaszkodókat, korlátokat, villanykapcsolókat, éjjeliszekrényeket stb. úgynevezett gyors fertőtlenítőszerrel kell fertőtleníteni. Alkoholbázisú, virucid hatású készítményekkel kell fertőtleníteni. Ezek fertőtlenítését naponta több alkalommal is el kell végezni.
– A széklet/vizelet felfogására szolgáló eszközök tisztítását, fertőtlenítését szintén virucid hatású készítménnyel a termék típusától függő behatási idő betartásával kell elvégezni.
– Az ágytálmosó berendezések alkalmazás a legmagasabb termodezinfekciós hőmérsékleten kell végezni.
Többször használatos eszközök fertőtlenítése és sterilizálása
– A többször használatos eszközök tisztítása, fertőtlenítése és sterilizálása vonatkozásában minden esetben a gyártó előírása szerint kell eljárni.
– A többször használatos, non-invazív betegellátási eszközöket dekontaminálni kell:
= két különböző betegnél történő alkalmazásuk között és valamennyi, adott betegnél történő használat után,
= vérrel vagy testváladékkal történő szennyeződés esetén,
= időszakosan az eszközkezelés jó gyakorlata alapján.
– A beteg által használt tányért, poharat, evőeszközt stb. az intézményben szokásos evőeszköz-mosási eljárással lehet kezelni.
Vérrel és testváladékokkal szennyezett felületek, eszközök fertőtlenítése
– Vérrel és testváladékkal szennyezett egyszerhasználatos eszközök kezelése a veszélyes hulladékok kezelésénél leírtak szerint kell megtörténjen.
– A többször használatos eszközöket az eszköz anyagától és típusától függően virucid hatású szerrel fertőtleníteni és szükség esetén sterilizálni szükséges
– A felületekre került látható szennyeződéseket először fertőtlenítő szerrel kell kezelni (kivéve fertőtlenítő hatású törlőkendő használata esetén), majd a behatási idő letelte után a szennyeződést mechanikusan el kell távolítani, majd a felületet ismételten fertőtleníteni kell.
5.4. Szennyes textíliák kezelése
Betegellátás során keletkezett szennyes textíliák
– A szennyes textíliák kezelése, illetve mosatása során az egyéb szennyes, lehetségesen fertőző váladékkal szennyeződött textíliák mosatásánál alkalmazott eljárásokat kell alkalmazni, illetve betartani.
– A textíliákat olyan módon kell kezelni és szállítani, hogy a dolgozó bőre, nyálkahártyája, ruházata, illetve a környezet minél kevésbé legyen kitéve az expozíció kockázatának.
– Egyszerhasználatos kesztyűt és kötényt kell viselni a fertőző textíliák kezelése során.
– A szennyes textíliákat a lehető legkevesebb manipulációval kell kezelni.
– A kórteremben a szennyes textíliákat kirázni, rendezni, hajtogatni és megszámolni tilos, akár csak átmenetileg a padlóra dobni tilos, a már szennyeszsákba helyezett textíliát onnan kiemelni tilos.
– A kórteremben keletkezett szennyes textíliákat ott helyben kell (lehetőleg olvadó) zsákba tenni, majd a zsákot lezárni, majd a textíliás zsákot újabb (lehetőleg átlátszó) zsákba kell helyezni. A zsákot fel kell címkézni, és a címkén a fertőzésveszélyt jelölni kell.
– A mosatásra történő elszállítás előtt a szennyeszsákokat az erre kijelölt helyen, biztonságosan kell tárolni.
Az egészségügyi dolgozók szennyes munkaruházata
– A közvetlen betegellátásban dolgozó valamennyi dolgozónak egészségügyi munkaruhát kell viselnie, ami nem lehet azonos a munkába járó ruhával.
– Az egészségügyi dolgozók szennyes munkaruháinak mosatásáról az egészségügyi intézménynek kell gondoskodnia.
5.5. Egészségügyi veszélyes (fertőző) hulladék kezelése
– Az egészségügyi ellátókra az egészségügyi szolgáltatónál képződő hulladékkal kapcsolatos hulladékgazdálkodási tevékenységekről szóló 12/2017. (VI. 12.) EMMI rendeletben foglaltak az érvényesek. A rendelet értelmében a fertőzésveszélyes egészségügyi hulladékok veszélyes hulladéknak minősülnek és a speciális egészségügyi veszélyes hulladékként kerülnek minősítésre. Ide tartoznak többek között a szennyezett éles vagy hegyes eszközt tartalmazó egészségügyi veszélyes hulladékok, a fertőző egységben vagy elkülönítőben képződő hulladék, a vérrel, váladékkal szennyezett anyag, kötszer, rögzítés, egyszer használatos ruhanemű, lepedő, katéter stb.
– Az egészségügyi veszélyes hulladékok gyűjtésére vonatkozó rendelet előírása szerint „a) az éles vagy hegyes eszközöket tartalmazó hulladékot merev falú, szúrásálló, b) a fertőző hulladékot folyadékzáró, mechanikai sérülésnek ellenálló olyan gyűjtőedényben kell gyűjteni, amely a lezárást követően roncsolás mentesen nem nyitható ki.”
– Amennyiben a gyűjtésre szolgáló eszközök egyben szállítási csomagolásként is szolgálnak, a veszélyes áruk szállításáról szóló jogszabályok szerinti minőségi és minősítési követelményeknek is meg kell felelniük.
– Az előbbiekben részletezett mindegyik jogszabály előírja, hogy az egészségügyi szolgáltató a fertőzésveszélyes egészségügyi hulladékokat már a keletkezési helyén kizárólag hermetikus (légmentes, folyadékzáró, nem nyitható) csomagolásban köteles gyűjteni. Ezek olyan folyadékzáró, mechanikai sérülésnek ellenálló, a „fertőzésveszély” sárga színkóddal és a nemzetközi biológiai veszély jellel ellátott gyűjtőedények, amelyek a lezárást követően roncsolásmentesen nem nyithatók ki.
Szűkös vagy fogyó egyéni védőeszköz készletek esetén a védőeszközök lehető leghatékonyabb felhasználása érdekében bizonyos eljárásokat egy erre kijelölt külön helyiségbe (vagy nagyszámú beteg esetén több kijelölt helyiségbe) érdemes telepíteni. Ennek következtében egy, a mintavételre kijelölt helyiségben ugyanazon egészségügyi dolgozó több órán át folyamatosan végezhet mintavételt egy szett védőeszköz viselésével. A védőeszközök racionális felhasználását segíti az is, ha a kórházi ellátást igénylő, COVID-19 fertőzésben szenvedő páciensek a kórház egy adott részlegén vagy erre kijelölt kórházakban vannak elkülönítve.
A respirátorok (FFP2/3) használatának priorizálása
– Az elsődleges prioritást az egészségügyi dolgozók élvezik, közülük is különösen azok, akik aeroszol-képződéssel járó beavatkozásokat végeznek, ideértve az intubációt, a légúti leszívást, a bronchoscopiát és a légúti váladék felszakadásának elősegítését. Az Európai Betegségmegelőzési és Járványügyi Központ (ECDC) hangsúlyozza, hogy az új koronavírus kimutatásához szükséges orr/garattörlet vétele is aeroszol-képződéssel járó beavatkozásnak számít.
– A respirátorok alkalmazásánál elsősorban a gyártó előírását kell figyelembe venni, de jellemzően 4 órán át, több beteg ellátásánál használhatók levétel nélkül. Ez alól kivétel, ha a respirátor sérül, szennyeződik vagy kontaminálódik (pl. egy COVID-19 gyanús beteg az aktuális ellátása során köhög). A bármilyen okból levett respirátort már nem célszerű újra felvenni.
– FFP 2/3 respirátorok hiányában a dolgozóknak az elérhető legmagasabb szintű szűrővel rendelkező maszkokat szükséges viselniük.
– Amennyiben a respirátorokból rendelkezésre álló készlet szűkös, a környezet takarításában, illetve fertőtlenítésben és a hulladék kezelésében résztvevő dolgozók viseljenek sebészi maszkot; kesztyű, védőszemüveg és védőruha használata mellett.
A sebészi maszkok használatának priorizálása
– Az elsődleges prioritásként a tünetes, megerősített COVID-19 fertőzöttek ellátásában résztvevő egészségügyi dolgozók viseljenek sebészi orr-szájmaszkot, amennyiben respirátor nem áll rendelkezésre számukra.
– A másodlagos prioritásként a tünetes, megerősített COVID-19 fertőzöttek viseljenek sebészi orr-szájmaszkot.
– A harmadlagos prioritásként a COVID-19 fertőzésre gyanús páciensek viseljenek sebészi orr-szájmaszkot.
Az alkoholos kézfertőtlenítőszerek felhasználásának priorizálása
– Lehetőség szerint előnyben kell részesíteni a meleg vízzel és szappannal történő alapos kézmosást, biztosítva a kézmosási lehetőségekhez való hozzáférést.
– Amennyiben az alkoholos kézfertőtlenítőszerek mennyisége elégtelen, a legmagasabb prioritást a betegellátás helyszínén való elérhetőségüknek kell képeznie, különös tekintettel az megerősített COVID-19 fertőzöttek ellátására. Ha van elegendő készlet, akkor a COVID-19 fertőzésre gyanús és a valószínűsített/megerősített COVID-19 fertőzöttek elkülönítő kórtermein, illetve ellátási helyszínein kívül a gyakran használt helyiségekbe és közös területeknél (pl. folyosókon) is célszerű alkoholos kézfertőtlenítőszerrel feltöltött adagolót kihelyezni.
Az egyéb egyéni védőeszközök és a kézhigiéné egyéb eszközeinek felhasználásának priorizálása
– Amennyiben nem áll rendelkezésre elegendő köpeny, akkor egyszerhasználatos műanyag kötény viselhető az egészségügyi munkaruhán.
– Amennyiben nem áll rendelkezésre elegendő védőszemüveg és/vagy arcvédő, akkor többször használatos, fertőtleníthető típusokat célszerű alkalmazni. Ezek hiányában a fertőtlenítés és ismételt felhasználás lehetőségét a gyártó ajánlásainak figyelembevételével kell megfontolni.
– A betegek (vagy ellátottak) által használt helyiségek, kórtermi bútorzatok (pl. éjjeliszekrény, ágy, szék) és gyakran érintett felületek rendszeres takarítása és fertőtlenítése ajánlott. A cégek által gyártott kórházi fertőtlenítőszerek hiánya vagy korlátozott elérhetősége esetén a fertőtlenítés végezhető 0,1%-os nátrium-hipoklorit oldattal (ez 1:50 hígításnak felel meg, amennyiben 5%-os háztartási hipót használnak kiindulásképp), semleges tisztítószerrel végzett lemosás után. A hipóval összeférhetetlen anyagú felületek semleges tisztítószerrel való lemosás után 70%-os etanol tartalmú készítménnyel tisztíthatók.
– Azokban a krónikus ellátást/hosszú ápolást nyújtó intézményekben, ahol nincs elég papír kéztörölköző, használjanak textil kéztörlőket, amelyeket gyakran cseréljenek és a normál mosatási eljárással mossanak.
I. Irányító csoport, szervezeten belüli és kívüli kapcsolattartók
| Feladatkör / folyamat | Teljesítendő elemek | |
| Irányító csoport | – Rendelkezésre áll a helyzet kezeléséért felelős irányító csoport. Ennek tagja kell, hogy legyen: a kórházmenedzsment egy képviselője, a kórházhigiénés szolgálat munkatársai, egy infektológus, valamint az intenzív terápiás osztály (ITO) és a sürgősségi betegellátó osztály (SBO) szakemberei. – Minden tag részére (illetve feladatra) kijelölésre került helyettesítő személy is. – Rendelkezésre áll és könnyen hozzáférhető a tagok és helyettesítőik elérhetőségeit tartalmazó, naprakész lista. – Rendelkezésre áll és központi helyen hozzáférhető egy valamennyi tag feladat- és felelősségi körét röviden és tömören összefoglaló dokumentum. – A csoport tagjai mindannyian ismerik a feladat- és felelősségi körüket, és részesültek erre vonatkozó képzésben. Az erről szóló dokumentáció és az érintettek elérhetőségeinek listája központi helyen hozzáférhető. – Kijelölésre került egy helyiség az irányító csoport rendszeres ülései számára. – Rendelkezésre áll az irányító csoport üléseihez szükséges felszerelés (pl. tárgyalóterem, számítógépek, projektorok, táblák, telekonferenciára alkalmas telefonkészülékek, irodaszerek). – Érvényben van a keletkező dokumentumok (pl. eljárásrendek, jegyzetek, képzési anyagok) tárolásának és nyilvántartásának rendje. – Érvényben van a dokumentumok naprakészségét és a dolgozóknak a naprakész dokumentumok, információk elérhetőségéről való tájékoztatását biztosító eljárásrend. | |
| Szervezeten belüli kapcsolattartók | – Azonosításra kerültek a különböző szervezeti funkciókhoz tartozó kapcsolattartók (pl. központi irányítás, kommunikáció, ápolási igazgatás, biztonsági szolgálat, humánerőforrás osztály, gyógyszertár, biológiai biztonsági felelős, kórházhigiénés szolgálat, ITO, sürgősségi osztályok, infektológia, pulmonológia, műszaki és karbantartó osztály, laboratórium, mosoda, takarító és hulladékkezelő szolgálat, kórházi halottasrészleg). – Minden kapcsolattartó részére (illetve feladatra) kijelölésre került helyettesítő személy is. – Rendelkezésre áll és könnyen, központilag hozzáférhető a kapcsolattartók és helyettesítőik elérhetőségeit tartalmazó, naprakész lista. – A kapcsolattartók mindannyian ismerik a feladat- és felelősségi körüket, és részesültek erre vonatkozó képzésben. A dokumentációk központi helyen hozzáférhetők. – A kórház valamennyi munkavállalójának elérhetőségei naprakészek. | |
| Szervezeten kívüli kapcsolattartók | – Rendelkezésre áll és az érintett dolgozók előtt ismert egy könnyen hozzáférhető lista az azonosított legfontosabb – helyi, területi és országos szintű – külső kapcsolattartókról és helyettesítőikről (pl. területileg illetékes népegészségügyi hatóság munkatársa, aki segítséget nyújthat a COVID-19 gyanús vagy megerősített esetek bejelentésével és az esetekkel kapcsolatos eljárások tekintetében, beszállítók, más kórházak, egyéb illetékes hatóság). – Rendelkezésre áll egy dokumentum, amely röviden összefoglalja, hogy mely esetekben szükséges az egyes külső kapcsolattartókat értesíteni. |
II. Emberi, tárgyi és infrastrukturális erőforrások
| Feladatkör / folyamat | Teljesítendő elemek | |
| Beszerzés és készletgazdálkodás | – Érvényben van és rövid határidővel működésbe hozható a szükséges anyagok és készletek beszerzését biztosító eljárásrend. – Alternatív beszállítók kerültek azonosításra arra az esetre, ha az elsődleges beszállítók kifogynának a készleteikből (különösen az egyéni védőeszközök vonatkozásában). – A legfontosabb anyagokból (pl. kézhigiénés és légúti higiénés eszközök, egyéni védőeszközök, izolációs eszközök, ITO felszerelések, respirátorok) tartalékkészlet került beszerzésre. – A készletekről leltár készült és érvényben van a leltár figyelésének és rendszeres frissítésének eljárásrendje. – Érvényben van a legfontosabb készletek (pl. egyéni védőeszközök, lélegeztetőgépek, takarító- és fertőtlenítőszerek, alkoholos kézfertőtlenítőszer) követését és biztonságát garantáló terv, a nem megfelelő, a szakszerűtlen és az indokolatlan használat, valamint a visszaélések megelőzése érdekében. | |
| Emberi erőforrások | – Felmérésre került az egészségügyi dolgozók extra kapacitása a triázs, SBO, ITO és a laboratórium tekintetében, valamint a betegeket fogadó osztályok vonatkozásában. – Felmérésre került a közvetlen betegellátásban nem résztvevő (támogató funkciókat ellátó) dolgozók (pl. adminisztráció, takarító személyzet) extra kapacitása. – A humánerőforrás-kapacitásterv figyelembe veszi a dolgozók várható hiányzásait, különös tekintettel a betegszabadság és a beteg hozzátartozók ápolása miatti hiányzásra. – Érvényben van a dolgozói hiányzásokat monitorozó eljárás. – Érvényben van a tüneteket mutató dolgozók betegszabadságára vonatkozó eljárásrend. – Kijelölésre kerültek azok a küszöbértékek, amelyeknél a dolgozók átirányítása vagy új dolgozók felvétele válik indokolttá. – A más feladatkörbe tervezetten átirányítandó dolgozókat értesítették várható új feladat- és felelősségi körükről, és részesültek ezzel kapcsolatos képzésben. – Érvényben van az új dolgozók rövid határidővel történő toborzását, képzését, munkába állítását és munkaeszközökkel való ellátást biztosító eljárásrend, valamint elérhető és rendelkezésre bocsátott az ehhez szükséges költségvetési keret. – Felmérésre került a nyugdíjas munkavállalók, katonaorvosok, egyetemi hallgatók vagy önkéntesek felvételének lehetősége, és azonosították a megfelelő kapcsolattartó személyeket. – Az időszakos munkavállalás (pl. nyugdíjasok, diákok) jogszabályokban előírt feltételei biztosítottak és minden újonnan felvett dolgozó képzése tervezett. – Érvényben van az egészségügyi és nem egészségügyi dolgozók kiégésének megelőzését biztosító terv, amely kiterjed a következőkre: a munkaórák számának felső korlátját betartják, a munkaterhelést egyenlően osztják el, a műszakok közötti minimális pihenőidő és a műszakok alatti munkaközi szünetek meghatározásra kerültek, valamint kijelölésre került egy kapcsolattartó, akihez a dolgozók probléma esetén fordulhatnak. – Átgondolásra került az egészségügyi dolgozók pszichológiai támogatásának kérdése. – Rendelkezésre áll a betegek, a munkavállalók, a látogatók és a kulcsfontosságú készletek épségét felügyelő biztonsági szolgálat. – Érvényben van a rend fenntartására és a biztonsági incidensek kezelésére vonatkozó szabályrendszer, amely magába foglalja a munkatársak, a betegek és a látogatók szükséges kíséretét. A dolgozókat tájékoztatták a biztonsági szabályokról. – Azonosításra kerültek a lehetséges biztonsági kockázatok és kijelölésre kerültek a hatósági erőforrások vagy támogatás bevonását indokoló küszöb-események. | |
| Tárgyi eszközök és infrastruktúra | – Kiszámításra került a telephely maximális befogadóképessége, ideértve az intenzív terápiás ágyak és a lélegeztetőgépek maximális számát (szükséges emberi erőforrásokkal és tárgyi feltételekkel együtt). – Rendelkezésre áll az ágykihasználtságot (beleértve az izolált betegeket), az izolációs kórtermeket és az izolációra potenciálisan igénybe vehető kórtermeket monitorozó rendszer. – Kiszámításra került a normál kórtermek izolációs kórteremmé alakítására vonatkozó küszöbérték (izolált betegek száma) és a kohorsz izolációs kapacitás. – Megállapításra került az izolációs kórteremmé alakítható helyiségek listája és a bennük található ágyak száma, illetve rendelkezésre áll a nem izolált betegek elbocsátásáról szóló terv. – A normál kórtermek izolációs kórteremmé alakításának előfeltételeit és menetét minden dolgozó ismeri. – Megállapításra kerültek a betegek más egészségügyi intézménybe vagy otthoni ápolásba való áthelyezésének előfeltételei, és ezeket a dolgozók, valamint a többi egészségügyi intézmény is ismerik. – Kiszámításra kerültek a rendelkezésre álló készletek, valamint a különböző forgatókönyvek esetén várt többlet-igények (pl. kézhigiénés és légúti higiénés eszközök, egyéni védőeszközök, izolációs eszközök, lélegeztetőgépek, gyógyszerek, egyéb kulcsfontosságú készletek vonatkozásában). – Azonosításra kerültek a további készletek tárolására szánt helyiségek, és ezek minden feltételnek megfelelnek (hőmérséklet, páratartalom, hűtőlánc, logisztika stb.). – Azonosításra kerültek a váróteremmé alakítható terek, és megállapításra került az a betegszám, amelynél ezek használatba vételére sor kerül. – Amennyiben lehetséges, külön mellékhelyiségek és ivóvízcsapok állnak rendelkezésre a váróteremben és a sürgősségi osztályokon lévő betegek számára. – Az izolációra alkalmazott osztályok és az ITO-k megfelelő tárgyi eszközökkel való ellátása, valamint a nem egyszerhasználatos eszközök sterilizálása biztosított. – Egyéni védőeszközök megfelelő számban és minden méretben elérhetők az egészségügyi dolgozók és a takarító személyzet számára. – Rendelkezésre áll az új koronavírus ellen hatékonynak bizonyult takarító- és fertőtlenítőszerek megfelelő mennyisége. – Rendelkezésre áll a fertőző hulladék gyűjtéséhez használt tárolók megfelelő mennyisége. – Érvényben van a fertőző hulladék megnövekedett mennyiségének kezelésére vonatkozó eljárásrend/szerződések. – Érvényben van egy eljárásrend a növekvő számú elhunyt betegekkel kapcsolatosan. – Kiszámításra került a megnövekedett számú elhunyt beteggel kapcsolatos eljárásokhoz szükséges kapacitás, és rendelkezésre áll az ehhez szükséges extra mennyiségű halottas zsák. – Azonosításra került egy szükség esetén halottasrészlegként használható extra helyiség, ahol a holttestek őrzése megoldható. – Minden belső protokoll, a kommunikációs és a standard működési eljárásrendek minden dolgozó számára könnyen és központi helyen elérhetők, és mindenki tudja, hogy hol találja őket. – Érvényben van az eszközök kifogástalan állapotát és szükség szerinti cseréjét biztosító eljárásrend. | |
| Laboratóriumi kapacitás | – Ha a kórháznak nincs saját laboratóriumi kapacitása, a mintavétel és a mintaszállítás szabályai rögzítettek. – A saját laboratóriumi kapacitással rendelkező kórházakban a reagensek és a diagnosztikus vizsgálatokhoz szükséges anyagok megfelelő mennyiségben rendelkezésre állnak. A folyamatos laboratóriumi szolgáltatás biztosítása érdekében extra készletezés szükséges. – Érvényben van a szolgáltatások kiszervezésére vonatkozó terv, amennyiben a kapacitások nem elégségesek. |
III. Kommunikáció és adatvédelem
| Feladatkör / folyamat | Teljesítendő elemek | |
| Belső kommunikáció | – Rendelkezésre áll egy belső kommunikációs terv egyértelmű kommunikációs irányokkal és folyamatokkal, ami lehetővé teszi a kórházi személyzet és a betegek/látogatók gyors tájékoztatását. – Eljárásokat alakítottak ki a kórházi személyzet, a közvetlen betegellátásban résztvevő egészségügyi dolgozók és a közvetlen betegellátásban nem résztvevő (támogató funkciókat ellátó) dolgozók transzparens tájékoztatása érdekében; ez a tájékoztatási eljárás vonatkozik a járványra, a kórházi helyzetre, a folyamatokra, az egyéni védőeszközök használatára vonatkozó szabályokra, a megelőző és óvó-védő rendszabályokra, az eljárások változásaira és az eseményhez kapcsolódó bármilyen más információra. – Egy ellenőrző mechanizmussal biztosítva van, hogy a személyzet és a betegek/látogatók felé kommunikált információkat azok kiadása előtt a következetesség szempontjából ellenőrizzék. – Előkészítettek kulcsüzeneteket a különféle célcsoportok számára: egészségügyi dolgozóknak, egyéb személyzetnek, betegeknek, látogatóknak stb. Kidolgozásra került egy mechanizmus a kulcsüzenetek átadására valamennyi érintett felé. – Létrehoztak és működtetnek egy olyan eljárást, amelyen keresztül a kórházvezetés értesül a dolgozói visszajelzésekről, kérdésekről, illetve a problémás eseményekről, incidensekről. – Tájékoztatási feladatokkal megbízott személyek kijelölésre kerültek: ők felelősek az információk terjesztéséért, a képzésekért, a visszajelzések és kérdések fogadásáért. Valamennyi dolgozót tájékoztatták ezen személyek nevéről, elérhetőségéről és feladatairól. | |
| Külső kommunikáció | – Rendelkezésre áll egy külső kommunikációs terv, amely egy ellenőrző mechanizmust is tartalmaz arra, hogy a média és a lakosság felé kommunikált információkat azok kiadása előtt a következetesség szempontjából ellenőrizzék, majd a kiadást jóváhagyják. – Az alkalmazottakat tájékoztatták a külső kommunikációs tervről. – Összeállították a kommunikációs csapatot és a tagok helyetteseit. Ők koordinálják a külső kommunikációt. – Kijelölték azt a személyt, aki nyilatkozhat és az ő helyettesét. – Előkészítettek kulcsüzenetek a különféle célcsoportok számára: az újságíróknak, a lakosságnak, az egészségügyi szakembereknek stb. | |
| Adatvédelem | – Rendelkezésre állnak olyan mechanizmusok, amelyek a jogszabályokkal összhangban biztosítják az adatvédelmet. – A dolgozók figyelmét felhívták az adatvédelmi szabályokra. – A távolból (például telefonon, e-mailen, okostelefon-alkalmazásokon, távorvosláson keresztül) érkezett megkereséseknél is érvényesülnek az adatvédelmi szabályok. |
IV. Képzések és oktatások
| Feladatkör / folyamat | Teljesítendő elemek | |
| Képzések, oktatások | – Rendelkezésre áll egy képzési terv a dolgozók általános és célzott oktatására vonatkozóan, beleértve a terv szerinti rendszerességgel ismételt oktatásokat a szükséges alapelvek és ismeretek felfrissítésére, valamint az újonnan felvett dolgozók oktatását még a munkakezdés előtt vagy a munkakezdés után mihamarabb. – Minden dokumentum és szabályozás (eljárásrend, protokoll stb.) könnyen és központilag elérhető; a dolgozókat tájékoztatták arról, hogy hol lehet őket elérni. – Oktatási, illetve tájékoztató anyagokat fejlesztettek ki, különösen az alábbi témákban: = kézhigiéné és légzési higiéné/köhögési etikett, = kinek kell használni az egyéni védőeszközöket: miért, mikor és hogyan, = belső és külső kommunikációs irányvonalak, folyamatok és szabályok (mind az információ fogadására, mind az információadásra nézve), = a betegek adatainak védelme, = triázs eljárások, = esetdefiníciók, = az esetek bejelentése, = az elkülönített betegek elhelyezése és mozgása/mozgatása, a látogatók kapcsolattartási joga, = a betegszabadságra vonatkozó eljárás, mi a teendő, ha a dolgozóknál tünetek jelentkeznek, = biztonsági terv, = hol lehet megtalálni a dokumentumokat és oktatási anyagokat. – A kórházi személyzet valamennyi tagját, a közvetlen betegellátásban résztvevő egészségügyi dolgozókat és a közvetlen betegellátásban nem résztvevő (támogató funkciókat) ellátó dolgozókat szükség szerint tájékoztatták és oktatásban részesítették a fenti témákban. – A közvetlen betegellátásban résztvevő egészségügyi dolgozók képzésben részesültek a gyanús vagy megerősített COVID-19 betegek ellátásával kapcsolatos specifikus kockázatok minimalizálására. – A közvetlen betegellátásban nem résztvevő (támogató funkciókat) ellátó dolgozók képzésben részesültek a munkakörükkel kapcsolatos specifikus kockázatok minimalizálására, különösen a gyanús vagy megerősített COVID-19 betegek kórtermeinek, elkülönítő helyiségeinek vagy ellátó helyiségeinek (pl. képalkotó diagnosztika) takarítása vonatkozásában. – Azok a dolgozók, akiknek egyéni védőeszközt kell viselniük, megtanulták azok használatát, és ismerik az eljárásokat, folyamatokat bemutató kórházi dokumentumokat. |
V. Kézhigiéné, egyéni védőeszközök, hulladékkezelés
| Feladatkör / folyamat | Teljesítendő elemek | |
| Kézhigiéné | – A dolgozók és a betegek számára kellő mennyiségben rendelkezésre áll alkoholos kézfertőtlenítőszer, különösen a várótermekben, a sürgősségi ellátást nyújtó/triázs helyiségekben, a vizsgáló helyiségekben és mindazon helyiségekben, ahol egyéni védőeszközök levétele történik. – Elegendő mennyiségben rendelkezésre áll szappan és papír kéztörlő az összes mosdó mellett (mind a WC-kben, mind az összes, kézmosásra használt mosdókagyló mellett) – Szabályozva van és folyamatosan zajlik a megfelelő kézhigiénés feltételek meglétének ellenőrzése és az elfogyott/kiürült készletek (alkoholos kézfertőtlenítőszer, szappan, papír kéztörlő) feltöltése. – Összeállították a helyes kézhigiénés gyakorlatra vonatkozó instrukciókat, és ezek az anyagok készen állnak a betegek, a látogatók, az egészségügyi dolgozók és a takarító személyzet körében való terjesztésre. | |
| Egyéni védőeszközök | – Megbecsülték az egyéni védőeszközök szükséges mennyiségét. – Megfelelő mennyiségű és méretezésű egyéni védőeszköz áll rendelkezésre a kontakt terjedés, a cseppfertőzéssel való terjedés, és a légúti terjedés elleni védelemhez. – Összeállításra került a készleten lévő egyéni védőeszközök méreteinek és lejárati idejének naprakész listája. – Az egészségügyi dolgozók és takarító személyzet képzésben részesült az egyéni védőeszközök helyes felvétele és helyes levétele témájában. | |
| Hulladék kezelése | – Az egészségügyi veszélyes (fertőző) hulladék tárolóinak száma elegendő ahhoz, hogy nagyobb hulladékmennyiséget fedezni tudjanak. – Rendelkezésre állnak lábpedállal nyitható szemeteskukák a betegek által használt várótermekben és a triázs helyiségekben. – Az intézmény képes egy megnövekedett mennyiségű egészségügyi veszélyes (fertőző) hulladék kezelésére, vagy kiszervezte a hulladékkezelési feladatokat. |
VI. Triázs, első kórházi megjelenés, betegek priorizálása
| Feladatkör / folyamat | Teljesítendő elemek | |
| Általános | – Kialakították a gyanús eseteknek* a többi betegtől való elválasztására, illetve elkülönített elhelyezésére vonatkozó belső eljárásrendeket (pl. külön váróterem és külön mellékhelyiségek kijelölése), ami kiterjed az étkezési vagy vízvételezési céllal látogatott területekre is. – Érvényben vannak az ellátandó betegek priorizálására (pl. a triázsra, az elbocsátási feltételekre, az elektív felvételek vagy beavatkozások elhalasztását lehetővé tevő kritériumokra) vonatkozó eljárásrendek, és ezekről minden érintett dolgozót tájékoztattak. – Érvényben vannak a közös terek takarítására és a nem csak a gyanús vagy megerősített COVID-19 fertőzöttek ellátásánál használt eszközök tisztítására-fertőtlenítésére vonatkozó eljárásrendek. | |
| Távolból végzett triázs (tele-triázs) | – Rendelkezése áll a betegek állapotának még a kórházba érkezést megelőző kiértékelését lehetővé tévő tele-triázs rendszer (telefon, e-mail, telemedicina-szolgáltatások a lehetséges COVID-19 esetek számára). Ez a rendszer alkalmas a betegek kórházba való megérkezésének koordinációjára is, amennyiben ez szükséges. – A lakosság megismerte a kórház által nyújtott tele-triázs lehetőségeket, mert többféle csatornán is értesítették ezen szolgáltatások elérhetőségéről. | |
| Első megjelenés a kórházban | – Az intézmény bejáratánál és a várótermekben információs táblákon és képernyőkön felvilágosítást nyújtanak a COVID-19 fertőzéssel kapcsolatos tudnivalókról, a kézhigiénéről, és a légúti higiénéről/köhögési etikettről. – A kézhigiéné tárgyi feltételei (pl. alkoholos kézfertőtlenítőszer, víz, szappan, eldobható papírkéztörlő a kéz megszárítására) és a légúti higiéné (pl. papírzsebkendő) tárgyi feltételei biztosítottak a dolgozók és a betegek számára. – Érvényben van az SBO bejáratánál történő gyors vizsgálatra, a gyanús esetek triázsára, és a beteg állapota súlyosságának értékelésére vonatkozó eljárásrend. – A kórház lehetővé teheti a betegek számára, hogy a váróterem helyett az autójukban várakozzanak (feltéve, hogy állapotuk megengedi ezt). Ekkor azonban szükséges egy eljárás a behívásukra vonatkozóan. – Az SBO minden dolgozója tud azokról az alternatív terekről-területekről, amelyek meghatározott betegszám elérése esetén váróteremmé alakítandók. – Meghatározásra került a COVID-19 gyanús esetek tájékoztatásának eljárásrendje (pl. tájékoztatás arról, hogy el lesznek különítve a többi betegtől, ennek okáról, a kézhigiénéről és a légúti higiénéről, az egyéni védőeszközök használatáról, a WC-k használatáról és hogy hogyan juthatnak ételhez és vízhez). – Felmérésre került a betegszállítási kapacitás. | |
| * A gyanús eset definíciója változhat a járvány során. | ||
VII. A betegek elhelyezése, a betegek telephelyen belüli szállítása, a beteglátogatás lehetőségei
| Feladatkör / folyamat | Teljesítendő elemek | |
| A betegek elhelyezése | – Felmérésre került a kórház izolációs kapacitásainak és intenzív terápiás ágyainak száma. – Amennyiben a kórház rendelkezik negatív nyomású kórtermekkel, meghatározásra került a gyártó szerinti maximális betegszám minden ilyen kórteremre. – Megbecsülték a maximális izolációs kapacitást: = Felmérésre került a megnövekedett igények esetén izolációs kórteremmé alakítható helyiségek maximális száma. = Meghatározásra került a kohorsz izolációval elkülöníthető betegek és a lehetséges izolációs kórtermek maximális száma. = Érvényben van a normál kórtermek izolációs kórteremmé alakításának előfeltételeit és ennek a folyamatnak a sorrendjét meghatározó terv. Ez a terv kiterjed a betegek áthelyezésére, mielőbbi elbocsátásukra megfelelő klinikai állapot esetén, valamint esetleges otthoni ápolásukra. – A dolgozók ismerik a terveket és ezeknek megfelelő képzést kaptak (pl. az egyéni védőeszközök használatáról, a potenciálisan általuk ellátandó új feladat- és felelősségi körökről stb.). – A légúti izolációs kórtermek működését ellenőrizték és hatásosságukat tanúsították (az érvényes jogszabályoknak megfelelő időn belül). – Az aeroszol-képződéssel járó beavatkozásoknál alkalmazandó egyéni védőeszközök megfelelő számban és méretekben rendelkezésre állnak az izolációs kórtermekben indokolt felhasználáshoz. – Az izolációs kórtermekbe csak korlátozott számú dolgozó léphet be, és ők megfelelő képzést kaptak. Az izolációs kórtermekbe belépő munkatársak mozgását követik és feljegyzik. Minden, az izolációs kórtermekbe belépési engedéllyel rendelkező dolgozóról listát vezetnek, hogy a dolgozók mozgása visszakövethető legyen. – Az izolációs kórtermekbe való belépésre feljogosított dolgozók száma korlátozott, a fertőzés többi betegre való átterjedése lehetőségének csökkentése érdekében. | |
| A betegek telephelyen belüli szállítása | – A betegek telephelyen belüli szállítása a legszükségesebb beavatkozásokhoz szükséges mértékűre korlátozódik. – Az izolált betegek sebészi szájmaszkot viselnek a telephelyen belüli szállításkor. – Meghatározásra kerültek a telephelyen belüli betegszállítás optimális útvonalai, és a dolgozókat ezekről tájékoztatták. – Minden, a betegek felkészítésében, szállításában és fogadásában résztvevő egészségügyi dolgozó ismeri az adott beteg állapotát és képzést kapott a releváns eljárásokról (pl. hol találhatók és hogyan használandók az egyéni védőeszközök). | |
| Látogatók belépése | – Az osztályok előtt kihelyezett táblák tájékoztatják a látogatókat az akut légúti fertőzések tüneteiről. Amennyiben lehetséges, a látogatókat megvizsgálják, hogy fennállnak-e tüneteik a telephelyre történő belépés előtt. – Meghatározott szabályok vonatkoznak a látogatóknak a telephelyre és a gyanús, illetve a megerősített eseteket fogadó izolációs kórtermekbe való belépésére (pl. egyszerre csak egy látogató léphet be). – Az izolációs kórterembe való belépés előtt és az onnan való távozás után betartandó kézhigiénés szabályokat elmagyarázzák a látogatóknak. – A látogatók számára rendelkezésre állnak egyéni védőeszközök, valamint az ezek fel- és levételére vonatkozó eljárások. – Az egyéni védőeszközök megfelelő fel- és levételét egy képzett egészségügyi dolgozó ellenőrzi. – Minden látogatót tájékoztatnak az akut légúti fertőzés tüneteire vonatkozó önmegfigyelésről, összhangban az erre vonatkozó irányelvekkel. – Minden, az izolációs kórtermekbe belépett látogató feljegyzésre kerül. |
VIII. Környezetfertőtlenítés
| Feladatkör / folyamat | Teljesítendő elemek | |
| A kórtermek fertőtlenítése | – Kidolgozásra került a kórtermek rendszeres, illetve szükség szerinti takarításának eljárásrendje. Ez kiterjed a beteg távozása utáni zárófertőtlenítésre is. – A felületek, eszközök és orvosi műszerek tisztítására és fertőtlenítésére alkalmas szerek rendelkezésre állnak. – A takarító személyzet számára egyéni védőeszközök megfelelő számban és méretben rendelkezésre állnak. – A takarító személyzet képzést kapott minden lényeges területen, pl. az egyes szerek behatási idejét, az egyéni védőeszközök megfelelő használatát (beleértve a fel- és levételt), illetve a tünetek észlelésére vonatkozó önmegfigyelést. A dolgozók tisztában vannak azzal, hogy milyen eljárást kell követniük, ha tüneteket észlelnek magukon. – Az izolációs kórtermeket takarító munkatársakról lista készül. |